Ressonância na esclerose múltipla: como entender as manchas no cérebro, medula e nervo óptico
Na esclerose múltipla, a ressonância costuma mostrar lesões em locais típicos: ao redor dos ventrículos, perto do córtex, no tronco cerebral ou cerebelo, na medula espinhal e, pelos critérios mais recentes, também no nervo óptico. O padrão, a localização, o tamanho, a forma e a evolução das lesões são mais importantes do que a simples presença de manchas.
Publicado em 12 de maio de 2026
Entenda, em linguagem simples, quais alterações de ressonância aparecem na esclerose múltipla: lesões periventriculares, justacorticais, infratentoriais, medulares, no nervo óptico, sinal da veia central e lesões com anel paramagnético.

Dr. Thiago G. Guimarães
CRM-SP 178.347 | RQE 83752
Neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Corpo clínico do Hospital Sírio-Libanês e Hospital Albert Einstein.
Resposta curta
A ressonância magnética é uma das principais ferramentas para diagnosticar esclerose múltipla, mas ela precisa ser interpretada com cuidado. Nem toda “mancha branca” no cérebro significa esclerose múltipla.
Na esclerose múltipla, as lesões costumam aparecer em locais típicos: ao redor dos ventrículos, perto da superfície do cérebro, no tronco cerebral ou cerebelo, na medula espinhal e no nervo óptico.
O padrão das lesões é tão importante quanto a quantidade. O neurologista e o neurorradiologista observam localização, forma, tamanho, orientação, realce por contraste, aparecimento de lesões novas e sinais mais específicos, como o sinal da veia central e a lesão com anel paramagnético.
Na prática, uma boa ressonância ajuda a responder três perguntas: as lesões parecem mesmo de esclerose múltipla? Elas aparecem em mais de uma região do sistema nervoso? Há sinais de que surgiram em momentos diferentes?
Em 30 segundos
A esclerose múltipla é uma doença inflamatória do sistema nervoso central. Ela pode causar lesões no cérebro, na medula espinhal e no nervo óptico.
Na ressonância, essas lesões geralmente aparecem como áreas claras em sequências T2 ou FLAIR. Mas o diagnóstico não depende apenas de ver manchas. Muitas pessoas têm manchas inespecíficas por enxaqueca, envelhecimento, pressão alta ou pequenos vasos.
O que torna uma ressonância mais sugestiva de esclerose múltipla é o conjunto:
- lesões em regiões típicas;
- lesões com formato compatível;
- lesões novas e antigas no mesmo exame ou ao longo do tempo;
- lesões medulares curtas;
- lesões no nervo óptico em casos de neurite óptica;
- sinal da veia central;
- lesões com anel paramagnético.
Pense na ressonância como um mapa. Uma única marca no mapa pode não dizer muito. Mas quando várias marcas aparecem nos lugares certos, com o formato certo e em momentos diferentes, o padrão começa a contar uma história.
O que importa de verdade
Mensagem 1
- Em 1 frase: O mais importante não é contar manchas, mas reconhecer o padrão típico das lesões.
- Por que isso importa: Isso reduz o risco de diagnosticar esclerose múltipla em quem tem alterações por outras causas.
- A nuance: Algumas pessoas com esclerose múltipla têm poucas lesões no início, e algumas pessoas sem esclerose múltipla têm várias manchas inespecíficas.
Mensagem 2
- Em 1 frase: A localização das lesões é central para o diagnóstico.
- Por que isso importa: Lesões periventriculares, justacorticais, infratentoriais, medulares e no nervo óptico têm mais peso do que lesões profundas inespecíficas.
- A nuance: A localização precisa ser interpretada junto com sintomas, exame neurológico e exclusão de diagnósticos parecidos.
Mensagem 3
- Em 1 frase: Achados como sinal da veia central e anel paramagnético podem aumentar a confiança diagnóstica.
- Por que isso importa: Eles ajudam a diferenciar esclerose múltipla de enxaqueca, doença de pequenos vasos, NMOSD e MOGAD.
- A nuance: Esses sinais exigem sequências específicas de ressonância e nem sempre estão disponíveis em todos os serviços.
Para quem este texto é útil?
Este texto é útil para quem recebeu um laudo com termos como:
- “lesões desmielinizantes”;
- “lesões periventriculares”;
- “lesões justacorticais”;
- “dedos de Dawson”;
- “lesões infratentoriais”;
- “lesão medular”;
- “neurite óptica”;
- “sinal da veia central”;
- “lesão com anel paramagnético”;
- “critérios de McDonald”.
Também é útil para familiares que querem entender por que o médico pediu ressonância de encéfalo, medula e, às vezes, órbitas.
O que é isso, em linguagem simples?
A esclerose múltipla é uma doença em que o sistema imunológico ataca partes do sistema nervoso central. Esse ataque pode causar inflamação e perda de mielina.
A mielina é uma camada de proteção dos nervos. Uma analogia útil é imaginar a mielina como o isolamento de um fio elétrico. Quando esse isolamento é danificado, o sinal pode falhar, ficar mais lento ou se perder.
Na ressonância, áreas de inflamação ou cicatriz podem aparecer como lesões. Em linguagem comum, muitos pacientes chamam isso de “manchas”. O problema é que essa palavra é genérica. Uma mancha pode ter muitas causas.
Por isso, o médico não pergunta apenas: “há manchas?”. Ele pergunta:
- onde elas estão?
- qual é o formato?
- elas encostam nos ventrículos?
- chegam até o córtex?
- envolvem tronco cerebral, cerebelo, medula ou nervo óptico?
- algumas captam contraste?
- há lesões novas em comparação com exames anteriores?
- existe sinal da veia central?
- existe anel paramagnético?
Como isso aparece no dia a dia?
A ressonância entra na investigação quando a pessoa teve sintomas neurológicos que sugerem inflamação no sistema nervoso central.
Exemplos incluem:
- perda visual dolorosa em um olho, sugerindo neurite óptica;
- formigamento ou dormência persistente em parte do corpo;
- fraqueza em um braço ou perna;
- visão dupla;
- desequilíbrio;
- alteração de sensibilidade em faixa no tronco;
- dificuldade para caminhar;
- sintomas neurológicos que duram dias ou semanas, e não apenas minutos.
A ressonância também pode ser solicitada quando um exame feito por outro motivo mostra lesões sugestivas. Isso pode levantar a possibilidade de síndrome radiologicamente isolada, que significa achados de imagem parecidos com esclerose múltipla em uma pessoa sem sintomas típicos.
Como o estudo foi feito?
O texto usado como base é uma recomendação de consenso de especialistas internacionais em ressonância magnética e esclerose múltipla.
Esses especialistas revisaram a literatura e atualizaram recomendações sobre como usar a ressonância no contexto dos critérios diagnósticos de McDonald de 2024.
O consenso discute:
- quais regiões devem ser avaliadas;
- quais sequências de ressonância são importantes;
- como reconhecer lesões típicas;
- como evitar diagnóstico errado;
- quando avaliar medula;
- quando avaliar nervo óptico;
- como interpretar sinal da veia central;
- como interpretar lesão com anel paramagnético;
- como diferenciar esclerose múltipla de NMOSD, MOGAD, enxaqueca e doença vascular.
O que o estudo encontrou?
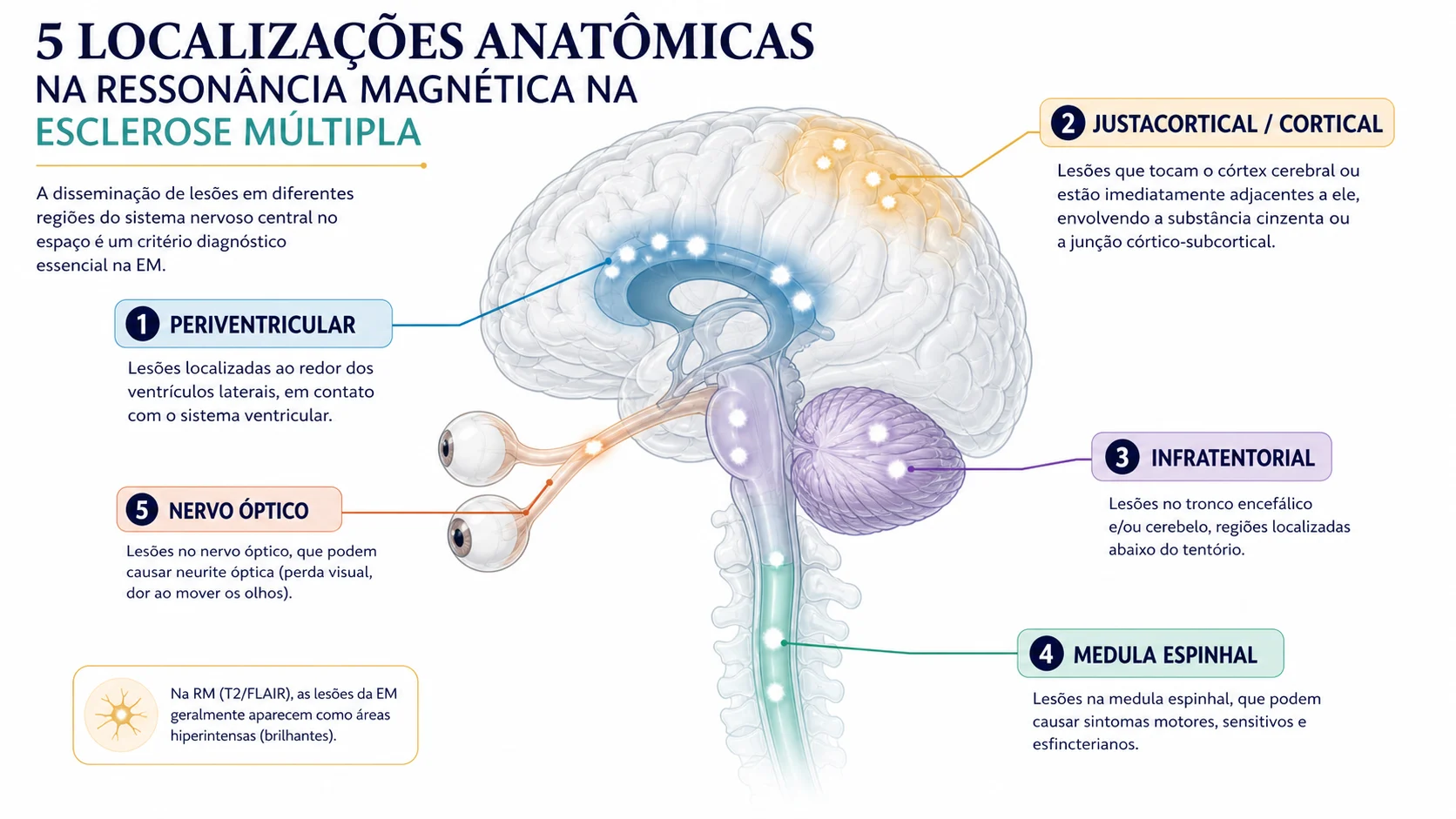
Cinco localizações anatômicas importam
Os critérios mais recentes consideram cinco regiões principais:
| Região | O que significa | Por que importa |
|---|---|---|
| Periventricular | Ao redor dos ventrículos cerebrais | Local clássico de lesões da esclerose múltipla |
| Justacortical ou cortical | Perto da superfície do cérebro ou dentro do córtex | Ajuda a diferenciar de lesões vasculares comuns |
| Infratentorial | Tronco cerebral e cerebelo | Pode explicar visão dupla, tontura, desequilíbrio e outros sintomas |
| Medula espinhal | Cervical, torácica ou cone medular | Aumenta especificidade e pode ter valor prognóstico |
| Nervo óptico | Via visual entre o olho e o cérebro | Passou a contar como localização anatômica relevante nos critérios recentes |
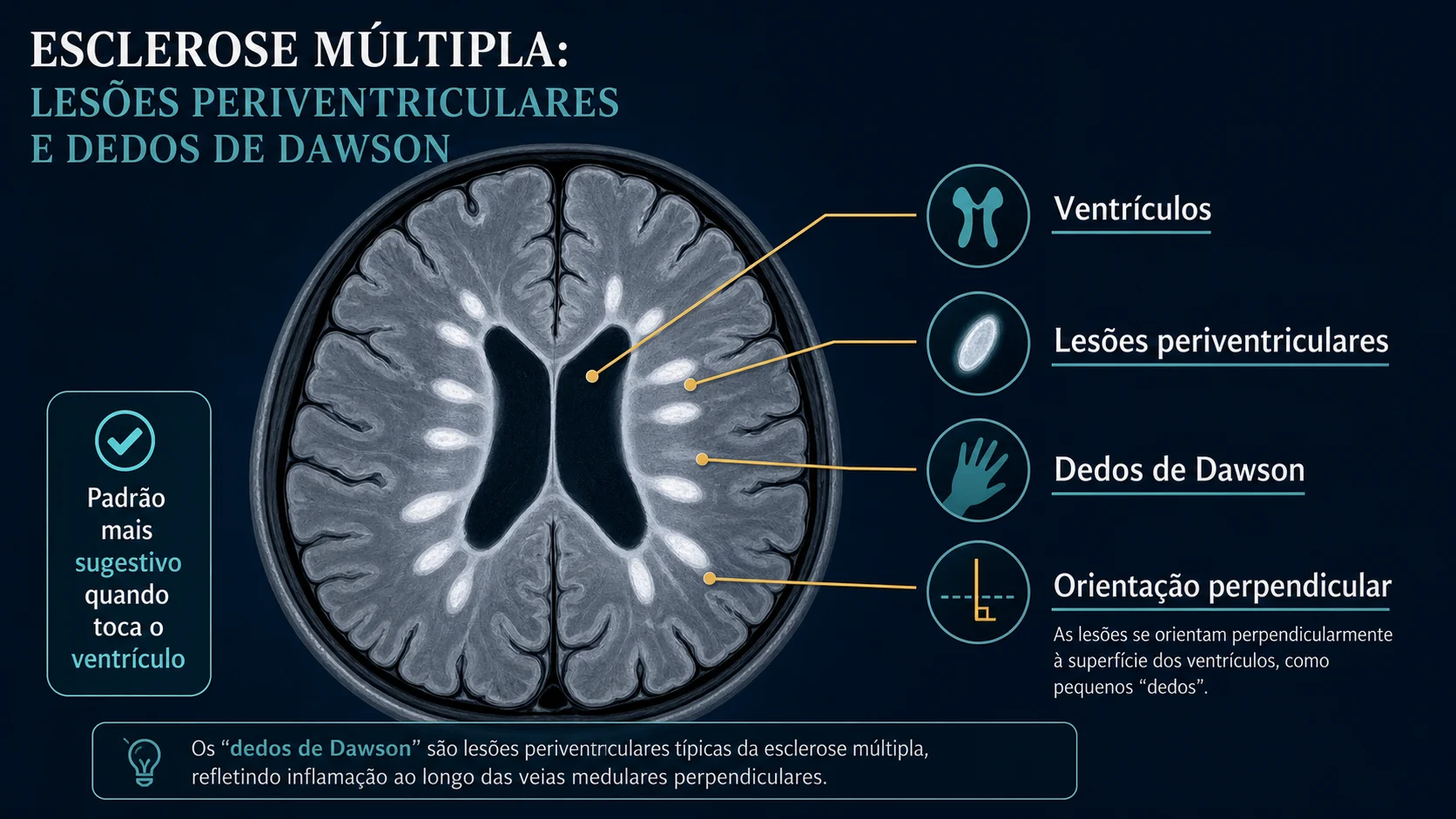
Lesões periventriculares
Lesões periventriculares ficam em contato direto com os ventrículos, que são cavidades cheias de líquido dentro do cérebro.
Na esclerose múltipla, elas podem ter formato oval e orientação perpendicular aos ventrículos. Esse padrão é conhecido como dedos de Dawson.
O nome parece estranho, mas a ideia é simples: as lesões parecem pequenos dedos saindo da parede dos ventrículos. Isso acontece porque muitas lesões se organizam ao redor de pequenas veias.
Nem toda lesão perto do ventrículo conta como periventricular típica. A lesão precisa encostar no ventrículo, sem uma faixa de tecido normal no meio.
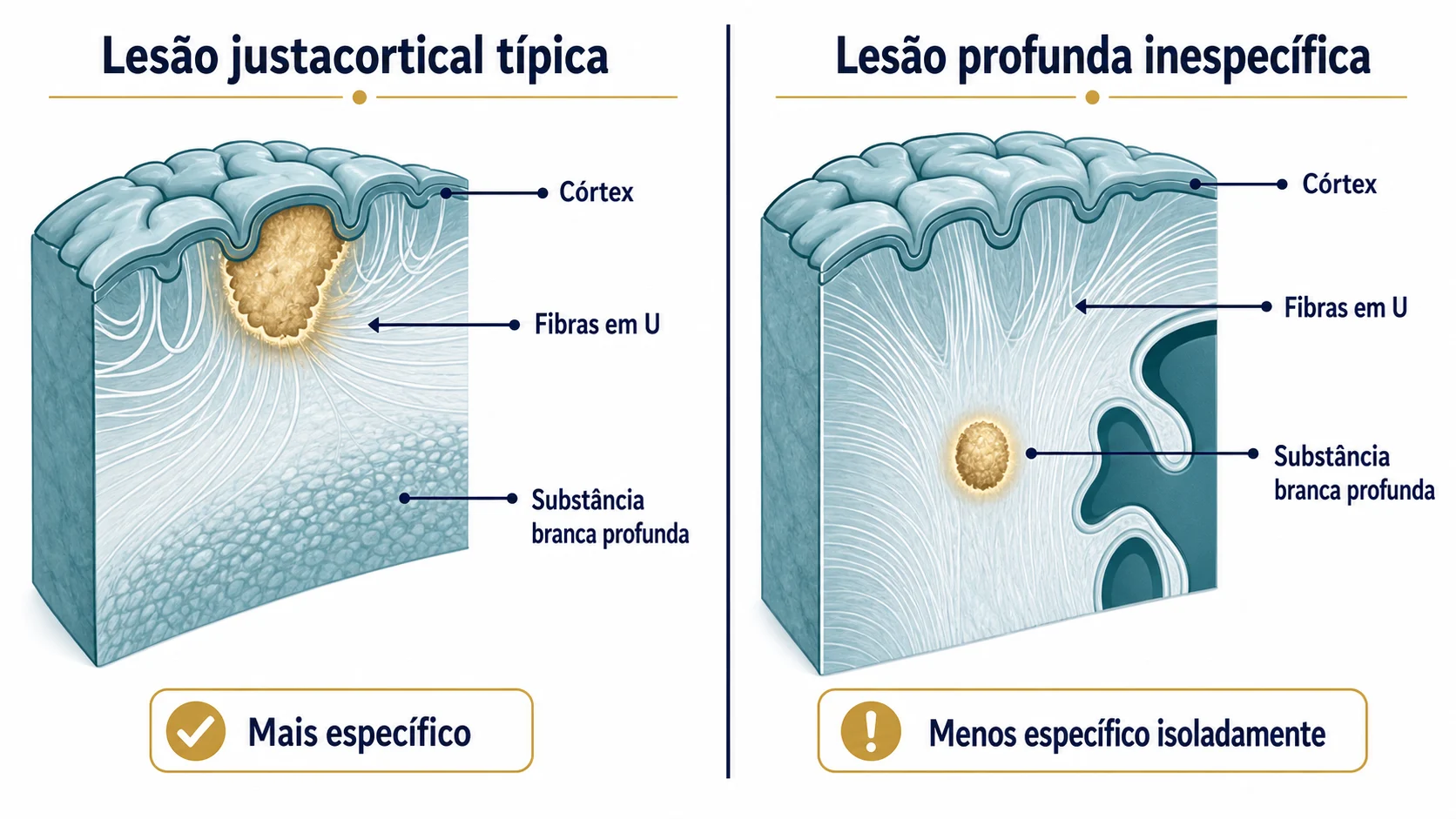
Lesões justacorticais e corticais
Lesões justacorticais ficam encostadas no córtex, que é a camada mais externa do cérebro. Elas podem atingir as fibras em U, que são pequenas conexões entre áreas vizinhas do córtex.
Esse detalhe é importante porque muitas lesões vasculares comuns, relacionadas a idade, pressão alta, diabetes ou enxaqueca, tendem a poupar essas fibras.
Lesões corticais, dentro do próprio córtex, também podem ocorrer na esclerose múltipla, mas podem ser difíceis de ver em ressonâncias convencionais. Algumas sequências, como DIR, PSIR ou MPRAGE, podem melhorar a visualização.
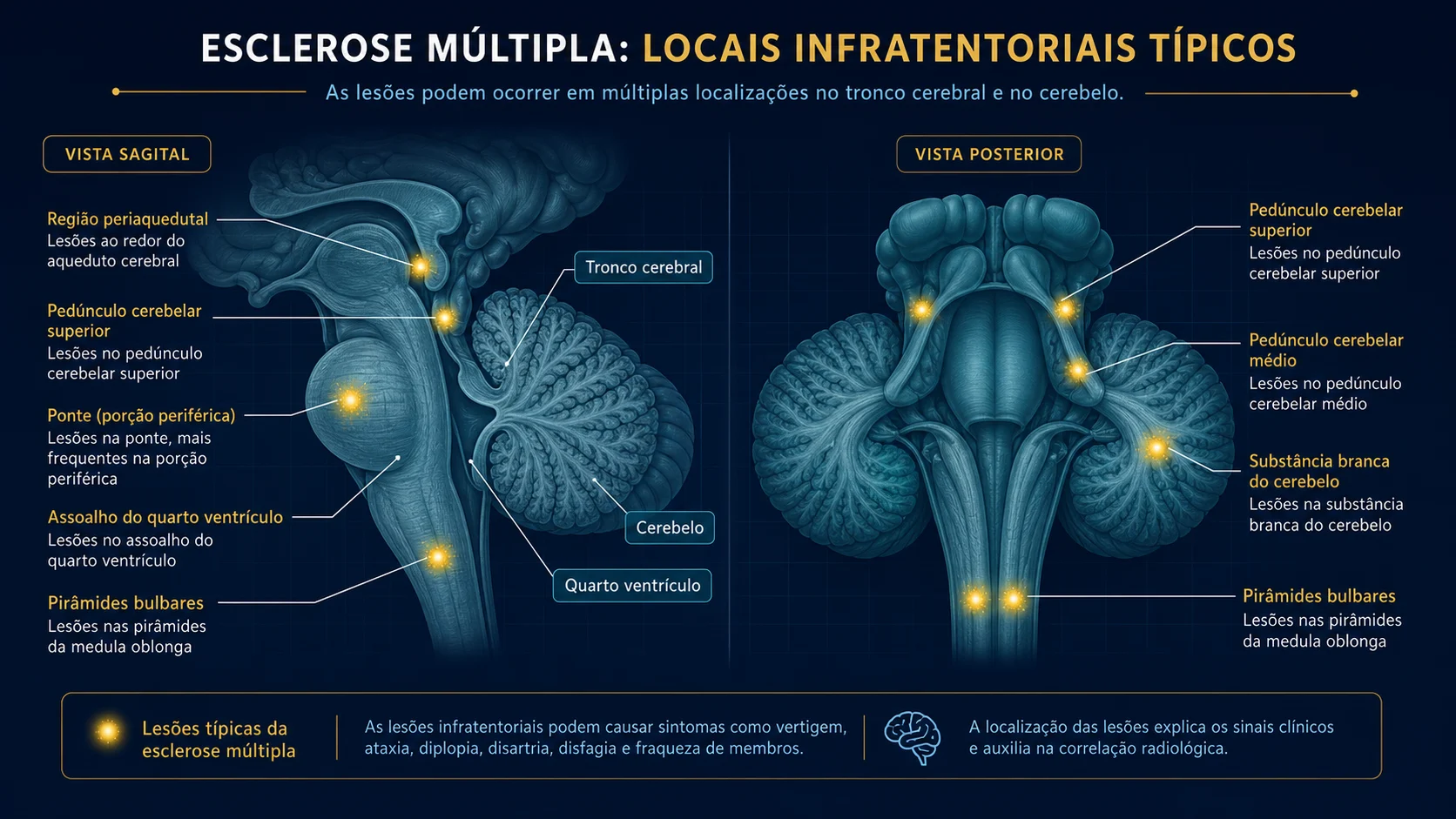
Lesões infratentoriais
A região infratentorial inclui tronco cerebral e cerebelo.
Na esclerose múltipla, as lesões podem aparecer:
- no tronco cerebral;
- na ponte;
- perto do quarto ventrículo;
- nos pedúnculos cerebelares;
- no cerebelo;
- em regiões relacionadas a equilíbrio, coordenação e movimentos dos olhos.
Essas lesões podem ter grande impacto clínico mesmo quando são pequenas, porque o tronco cerebral concentra muitas vias importantes em pouco espaço.
Lesões na medula espinhal
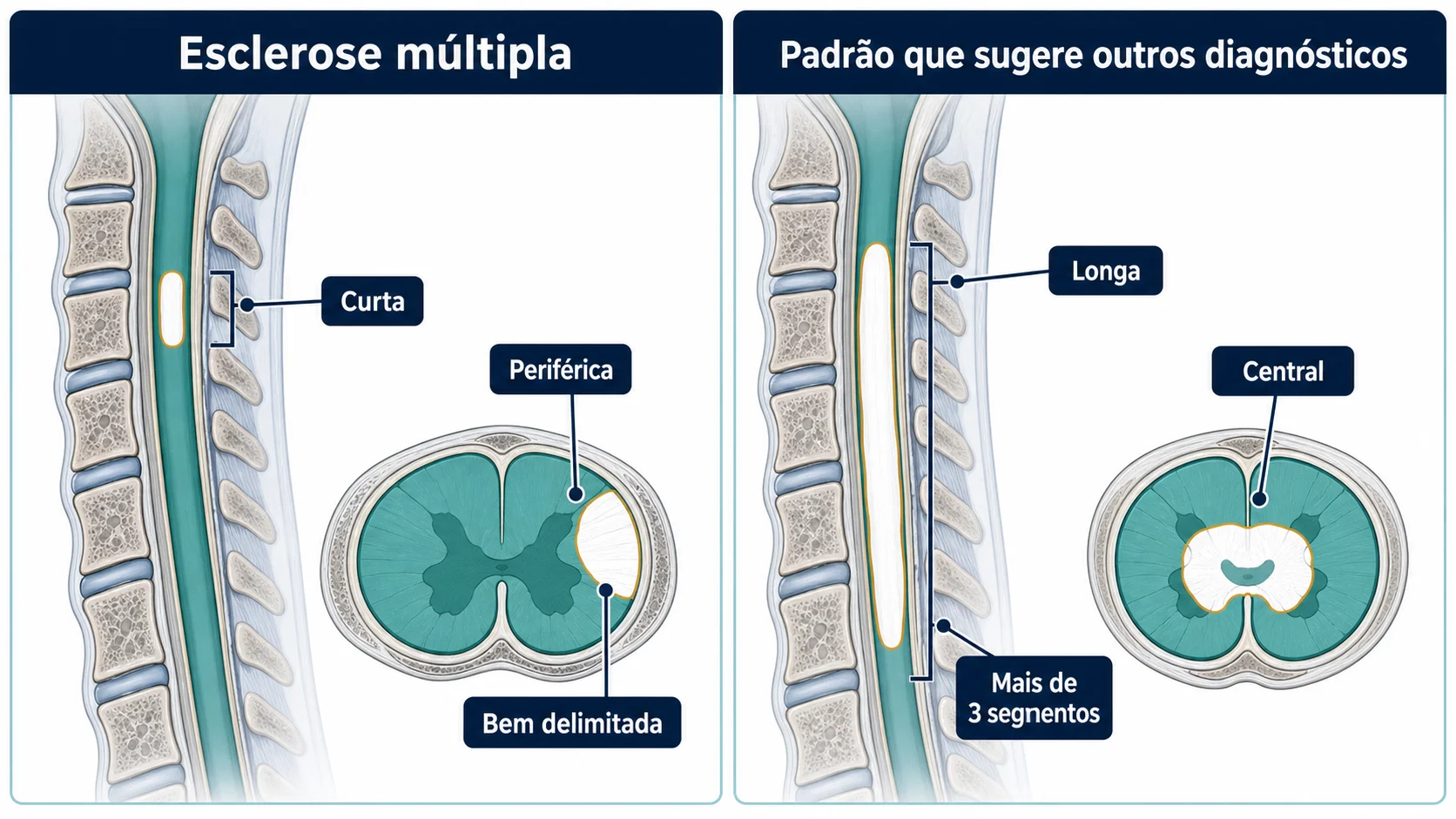
A medula espinhal deve ser avaliada em muitos casos de suspeita de esclerose múltipla.
As lesões típicas da esclerose múltipla na medula costumam ser:
- curtas;
- bem delimitadas;
- menores que um segmento vertebral;
- periféricas no corte axial;
- às vezes múltiplas.
Isso contrasta com algumas doenças parecidas, como NMOSD e MOGAD, em que as lesões medulares podem ser longas, centrais e ocupar vários segmentos vertebrais.
A presença de lesões medulares pode ajudar no diagnóstico e também pode ter valor prognóstico.
Lesões no nervo óptico
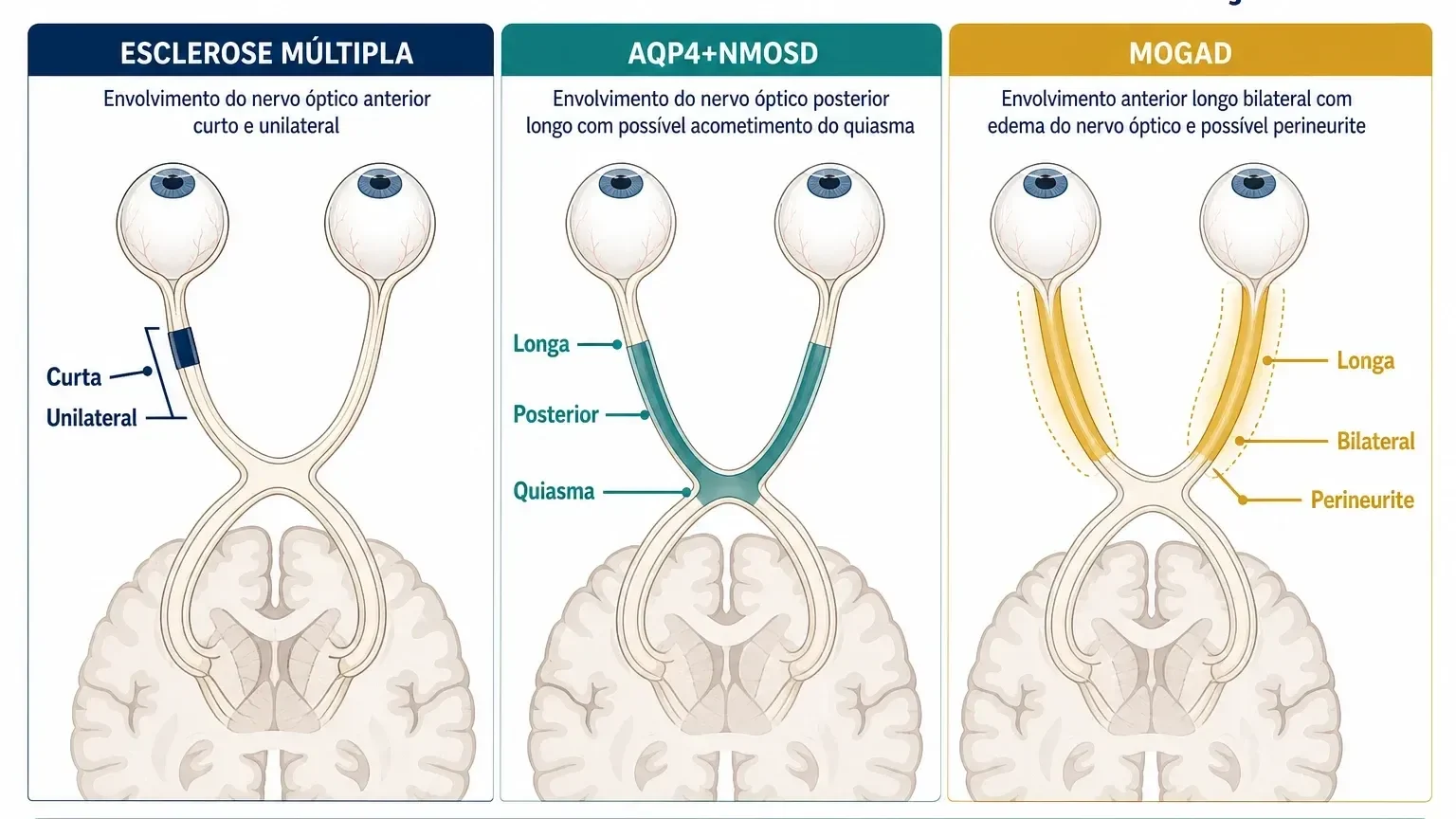
O nervo óptico conecta o olho ao cérebro. Quando ele inflama, ocorre neurite óptica.
Na esclerose múltipla, a neurite óptica costuma ser:
- unilateral;
- dolorosa, especialmente ao movimentar o olho;
- de segmento curto;
- mais anterior, envolvendo partes intraorbitárias ou intracanaliculares;
- geralmente sem acometer longamente todo o nervo.
Lesões muito longas, bilaterais, com acometimento importante do quiasma óptico ou sinais de perineurite podem sugerir diagnósticos diferentes, como NMOSD ou MOGAD.
Lesões com realce por contraste
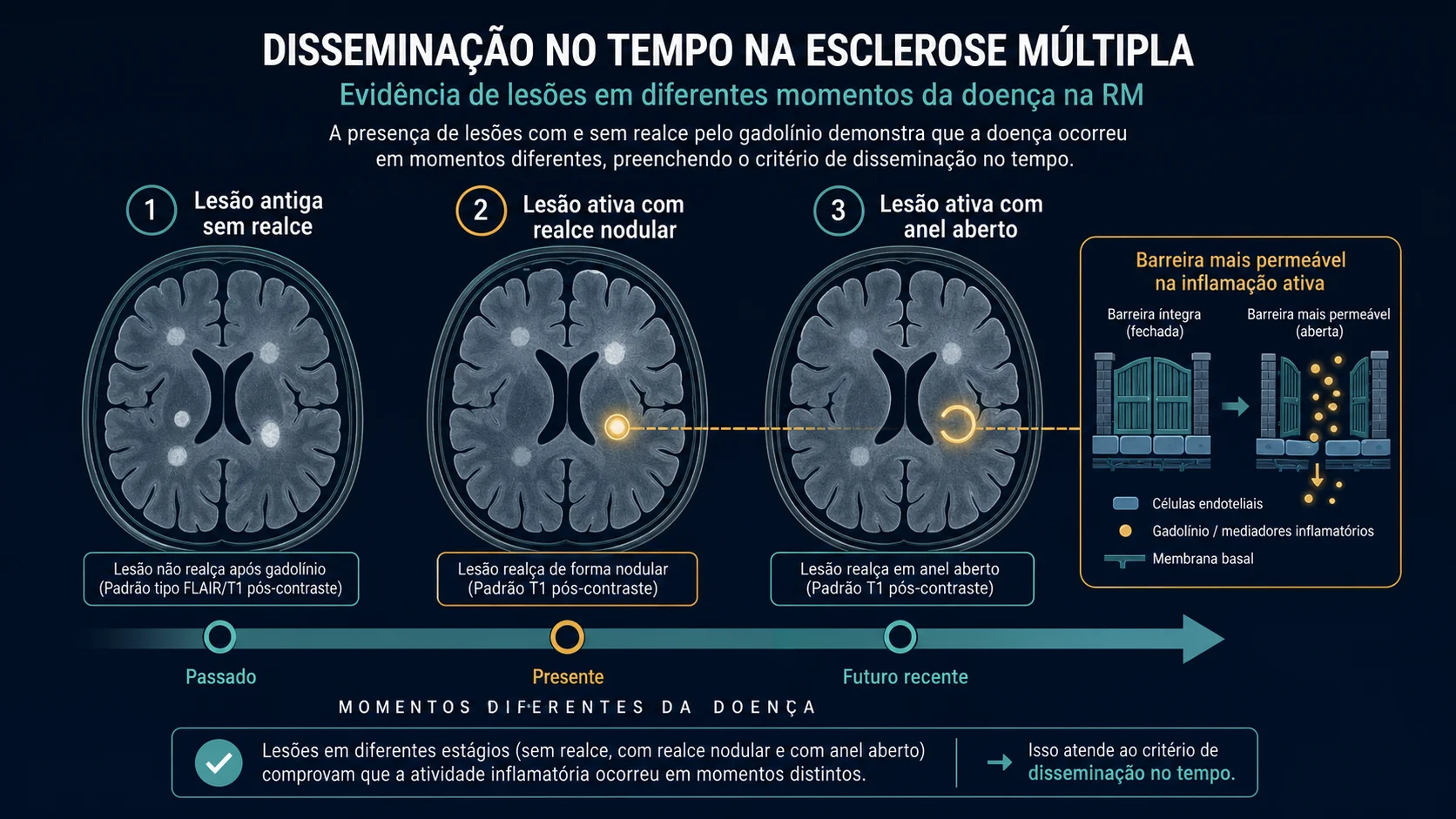
O contraste com gadolínio pode mostrar lesões ativas.
Uma lesão que realça pelo contraste está com quebra da barreira hematoencefálica. Essa barreira funciona como um porteiro rigoroso entre o sangue e o cérebro. Quando há inflamação ativa, esse “porteiro” fica mais permeável.
Na esclerose múltipla, o realce pode ser:
- nodular;
- em anel;
- em anel aberto.
Encontrar lesões que realçam e lesões que não realçam no mesmo exame pode indicar que as lesões ocorreram em momentos diferentes. Isso ajuda a demonstrar disseminação no tempo.
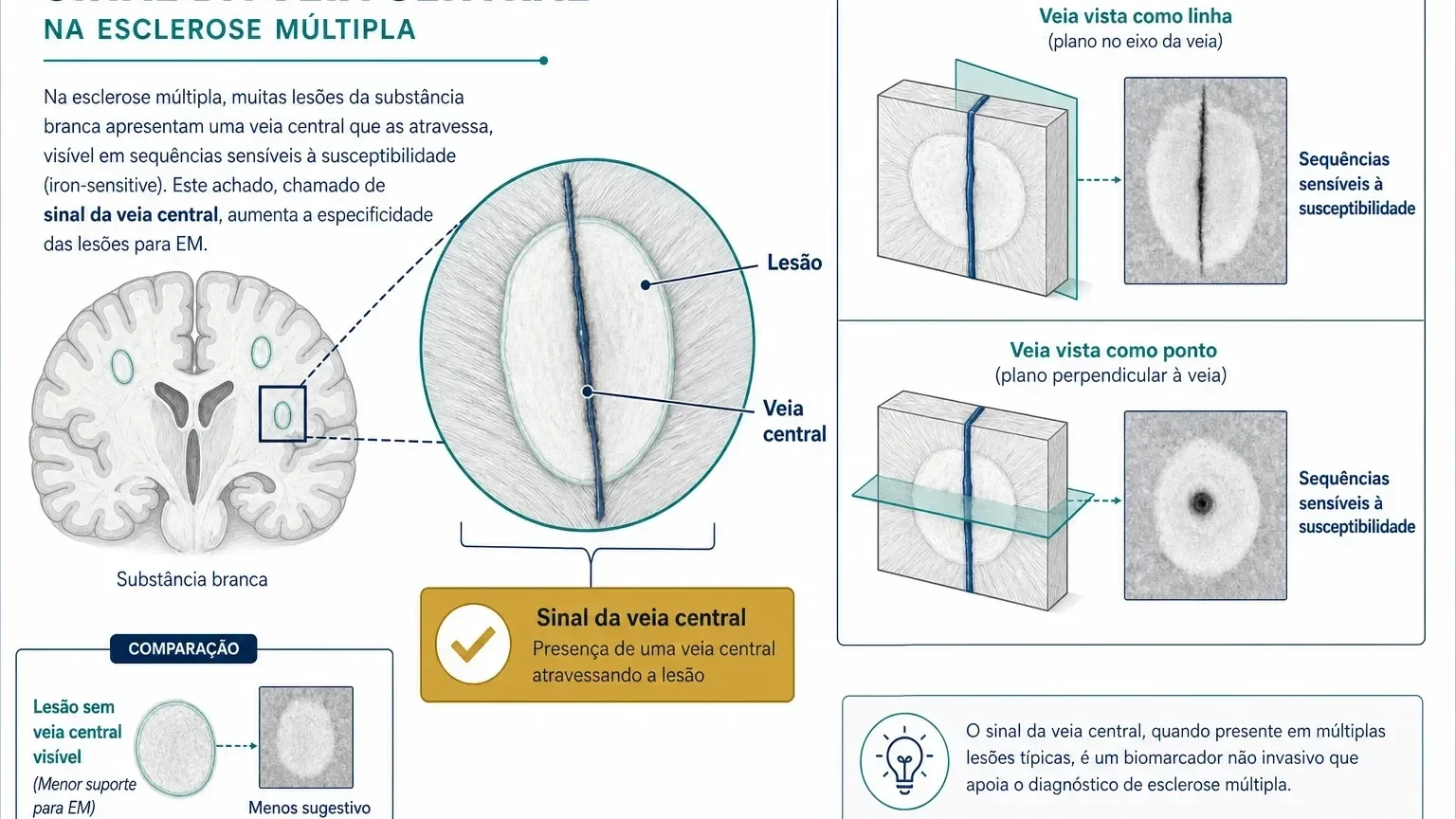
Sinal da veia central
O sinal da veia central é um achado visto em sequências especiais de ressonância sensíveis à susceptibilidade magnética.
Em linguagem simples, ele significa que uma pequena veia passa pelo centro da lesão.
Esse achado é útil porque muitas lesões da esclerose múltipla se formam ao redor de veias pequenas. Já lesões por enxaqueca, pequenos vasos, NMOSD ou MOGAD tendem a mostrar esse sinal com menos frequência.
O sinal da veia central não precisa estar em todas as lesões. O método chamado Select 6 considera positivo quando seis ou mais lesões de substância branca mostram a veia central. Se houver menos de dez lesões, a maioria delas deve ter esse sinal.
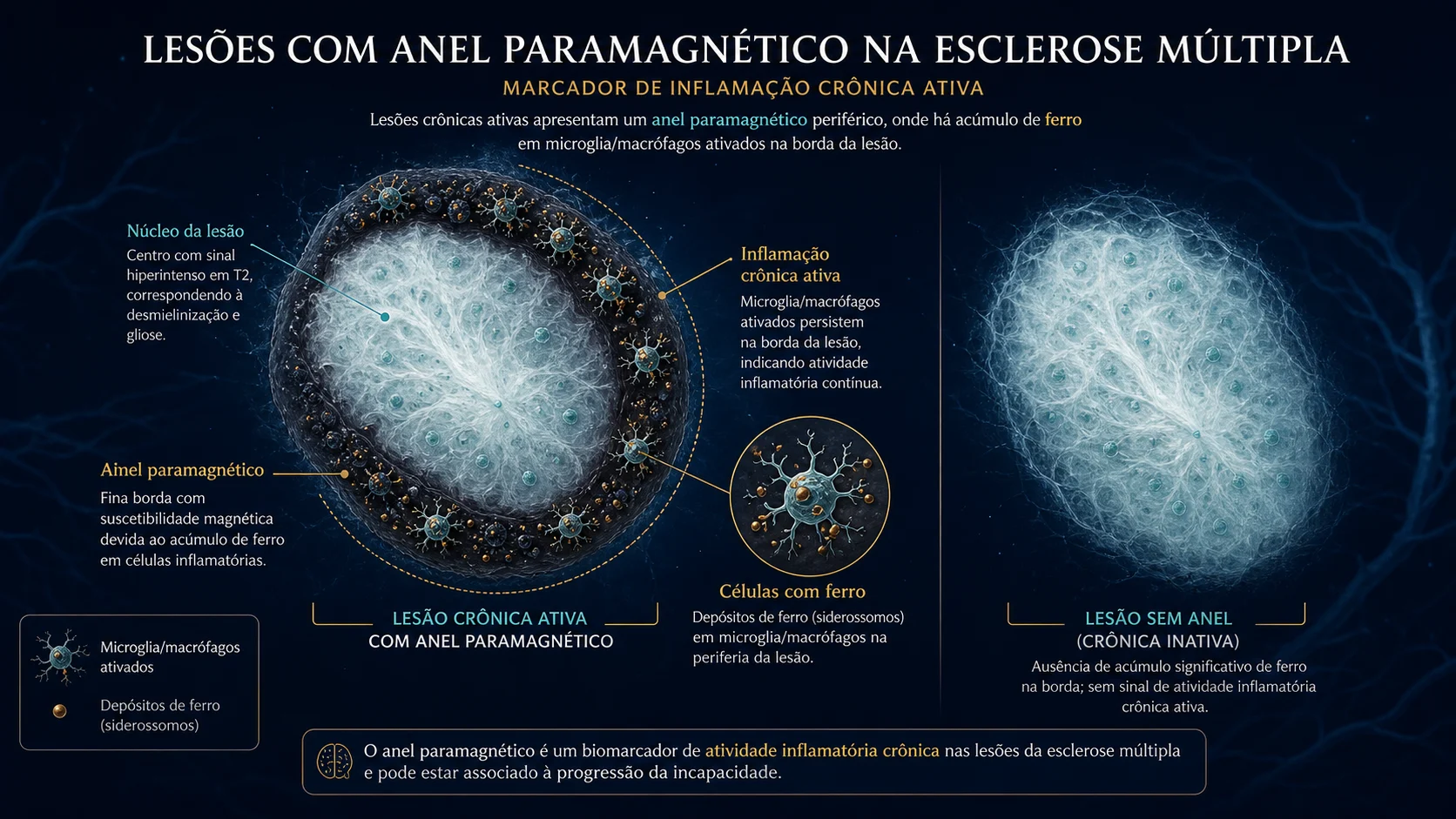
Lesão com anel paramagnético
A lesão com anel paramagnético é outro achado de sequências especiais.
Ela mostra uma borda ao redor de uma lesão crônica ativa. Essa borda está relacionada a células inflamatórias com ferro, especialmente micróglia e macrófagos, que são células de defesa do sistema nervoso.
Esse tipo de lesão pode indicar inflamação persistente em torno de uma área antiga.
É um achado mais específico para esclerose múltipla, mas depende de técnica adequada e experiência na leitura. Não deve ser interpretado de forma isolada por quem não está acostumado com esse tipo de imagem.
O que isso muda na prática?
A mensagem mais importante é: laudo de ressonância não deve ser interpretado fora do contexto.
Uma pessoa pode ter manchas brancas e não ter esclerose múltipla. Outra pode ter poucas lesões, mas em locais muito típicos, com sintomas compatíveis e exames complementares que reforçam o diagnóstico.
Na prática, uma avaliação cuidadosa deve considerar:
- a história dos sintomas;
- o exame neurológico;
- a idade da pessoa;
- presença de enxaqueca;
- fatores vasculares, como pressão alta, diabetes, colesterol alto e tabagismo;
- padrão das lesões;
- ressonância de medula;
- avaliação do nervo óptico quando necessário;
- líquor, quando indicado;
- exclusão de NMOSD, MOGAD, vasculites, infecções, doenças vasculares e outras causas.
A ressonância é uma peça central do quebra-cabeça, mas não é o quebra-cabeça inteiro.
O que vale perguntar ao médico?
Leve o laudo e, se possível, as imagens em CD, pendrive ou link. As imagens costumam ser mais importantes do que o texto do laudo.
Perguntas úteis:
- As lesões são típicas de esclerose múltipla ou inespecíficas?
- Elas estão em quais localizações?
- Há lesões periventriculares verdadeiras?
- Há lesões justacorticais ou corticais?
- Há lesão no tronco cerebral, cerebelo ou medula?
- O nervo óptico foi avaliado?
- Alguma lesão captou contraste?
- Há comparação com exame anterior?
- Existe disseminação no espaço?
- Existe disseminação no tempo?
- O padrão pode ser explicado por enxaqueca ou doença de pequenos vasos?
- Preciso investigar NMOSD ou MOGAD?
- Preciso fazer líquor?
- A ressonância teve protocolo adequado para esclerose múltipla?

FAQ
Medo
Toda mancha branca na ressonância é esclerose múltipla?
Não. Manchas brancas podem aparecer por várias causas.
Enxaqueca, idade, pressão alta, diabetes, colesterol alto e alterações de pequenos vasos podem causar lesões na substância branca. O diagnóstico depende do padrão das lesões e do contexto clínico.
Um laudo dizendo “lesões desmielinizantes” fecha o diagnóstico?
Não necessariamente.
“Desmielinizante” significa que o radiologista viu um padrão que pode envolver perda de mielina. Mas o diagnóstico de esclerose múltipla exige critérios clínicos, radiológicos e exclusão de outras doenças.
Esclerose múltipla sempre aparece na ressonância?
Na maioria dos casos, a ressonância mostra alterações, mas a interpretação depende do momento da doença e da qualidade do protocolo.
Em casos iniciais, pode haver poucas lesões. Por isso, comparação com exames futuros e avaliação de medula ou nervo óptico podem ser importantes.
Dia a dia
Por que o médico pediu ressonância de medula?
Porque a medula é uma localização importante na esclerose múltipla.
Lesões medulares curtas e típicas ajudam no diagnóstico e podem trazer informação sobre prognóstico. Além disso, alterações vasculares comuns do envelhecimento raramente causam lesões medulares parecidas.
Por que o médico pediu ressonância das órbitas?
Porque as órbitas permitem avaliar melhor os nervos ópticos.
Isso é especialmente importante quando há suspeita de neurite óptica, como perda visual dolorosa em um olho.
O que são dedos de Dawson?
São lesões alongadas, próximas aos ventrículos, orientadas como pequenos dedos.
Elas sugerem que a inflamação ocorreu ao redor de pequenas veias, padrão comum na esclerose múltipla.
Tratamento
A ressonância define qual remédio usar?
Ela ajuda, mas não decide sozinha.
A escolha do tratamento depende de surtos, exame neurológico, número e localização das lesões, atividade com contraste, novas lesões, idade, riscos, planos de gravidez, outras doenças e preferências do paciente.
Se uma lesão realça com contraste, preciso mudar tratamento?
Não dá para responder de forma geral.
Realce pode indicar atividade inflamatória recente, mas a decisão depende do histórico, tratamento em uso, adesão, tempo desde o início da medicação e comparação com exames anteriores.
Futuro
Lesão na medula significa pior prognóstico?
Pode indicar maior atenção.
Lesões medulares podem ter valor prognóstico, mas não determinam sozinhas o futuro da pessoa. Elas precisam ser analisadas junto com sintomas, evolução, resposta ao tratamento e outros achados.
Sinal da veia central e anel paramagnético são obrigatórios?
Não.
Eles podem aumentar a confiança diagnóstica, mas não são obrigatórios em todos os casos. Além disso, exigem sequências específicas e nem sempre aparecem em laudos de rotina.
Ação
O que devo levar para a consulta?
Leve o laudo e as imagens completas.
Sempre que possível, leve exames antigos para comparação. A comparação entre ressonâncias pode mostrar lesões novas, o que muda bastante a interpretação.
Quando devo procurar avaliação com urgência?
Procure atendimento se houver sintoma neurológico novo e persistente.
Exemplos incluem perda visual, fraqueza, dormência importante, dificuldade para andar, visão dupla, alteração de fala, desequilíbrio intenso ou piora neurológica rápida.
Checklist de agência
Sinais de alerta
Procure avaliação médica se houver:
- perda visual dolorosa;
- visão dupla persistente;
- fraqueza em um lado do corpo;
- dormência que dura dias;
- desequilíbrio novo;
- dificuldade para caminhar;
- alteração urinária nova junto com sintomas neurológicos;
- piora neurológica progressiva;
- sintomas que não melhoram em poucas horas.
Perguntas para consulta
- Minhas lesões são típicas ou inespecíficas?
- O padrão fecha critérios radiológicos?
- Há necessidade de ressonância de medula?
- O nervo óptico deve ser avaliado?
- Há lesões ativas com contraste?
- Preciso fazer líquor?
- Preciso pesquisar anticorpos para NMOSD ou MOGAD?
- Quando devo repetir a ressonância?
- O protocolo usado foi adequado?
O que não fazer sozinho
- Não concluir diagnóstico apenas lendo o laudo.
- Não iniciar corticoide por conta própria.
- Não suspender tratamento sem orientação.
- Não comparar sua ressonância com imagens da internet.
- Não interpretar “manchas” como sinônimo automático de esclerose múltipla.
Hábitos que ajudam na jornada
- Guardar todos os exames anteriores.
- Levar as imagens, não apenas o laudo.
- Registrar datas de sintomas neurológicos.
- Anotar duração dos sintomas.
- Informar doenças associadas, como enxaqueca, hipertensão e diabetes.
- Manter acompanhamento com neurologista familiarizado com doenças desmielinizantes.
O que este estudo/guia NÃO prova
Este consenso não prova que toda lesão branca na ressonância seja esclerose múltipla.
Ele também não prova que a ressonância, sozinha, substitui a avaliação clínica.
O guia não elimina a necessidade de investigar doenças parecidas, como NMOSD, MOGAD, vasculites, infecções, tumores e doença vascular.
O texto não significa que todos os serviços de imagem já tenham sequências avançadas para sinal da veia central ou lesão com anel paramagnético.
E não define tratamento individual. A escolha terapêutica depende da pessoa, da evolução clínica, dos exames e da avaliação médica.
Bloco de segurança
⚕️ IMPORTANTE
- Este conteúdo resume um estudo científico e não substitui consulta médica.
- Se você tem sintomas ou dúvidas, converse com um profissional de saúde.
- Não interrompa ou inicie medicamentos por conta própria.
- Cada pessoa é única — o que vale para o grupo do estudo pode não valer para você.
Referência ABNT
BARKHOF, Frederik; REICH, Daniel S.; OH, Jiwon; et al. 2024 MAGNIMS–CMSC–NAIMS consensus recommendations on the use of MRI for the diagnosis of multiple sclerosis. The Lancet Neurology, v. 24, p. 866-879, 2025. DOI: NR.
Assinatura
✍️ Dr. Thiago G. Guimarães
CRM-SP 178.347
Neurologista — Distúrbios do Movimento e Neurogenética
Hospital das Clínicas da FMUSP
📍 Consultório em Pinheiros, São Paulo/SP
🌐 Site: drthiagoguimaraesneuro.com
🎬 YouTube: @DrThiagoGGuimaraes
📸 Instagram: @dr.thiagogguimaraes.neuro
Este conteúdo tem finalidade educativa e não substitui a consulta médica.
Artigos Relacionados
Selecionamos outros conteúdos sobre o mesmo tema para aprofundar a leitura de forma prática e organizada.

SCA27B e o sinal do pedúnculo cerebelar superior na ressonância
Entenda como um achado de ressonância chamado sinal do trato do pedúnculo cerebelar superior pode ajudar a levantar suspeita de SCA27B, uma forma de ataxia cerebelar de início tardio ligada ao gene FGF14.

Encefalite autoimune: como reconhecer, evitar erros no diagnóstico e entender os casos sem anticorpos detectáveis
Entenda o que é encefalite autoimune, quando suspeitar, por que muitos casos são diagnosticados de forma errada e o que significa ter um quadro sugestivo mesmo sem anticorpos detectáveis.

Ressonância com nigrossoma ajuda mesmo a diferenciar Parkinson de tremor essencial?
Um estudo de prática clínica avaliou se a ausência do nigrossoma-1 na ressonância ajuda a diferenciar Doença de Parkinson de tremor essencial. O resultado foi mais modesto do que muita gente imagina.

Anti-GAD65 em neurologia: quando esse anticorpo realmente importa?
Entenda quando o anti-GAD65 pode estar relacionado a doenças neurológicas como stiff-person syndrome, ataxia cerebelar, epilepsia temporal e encefalite límbica — e por que um exame positivo sozinho não fecha diagnóstico.
Agende sua Consulta
Discuta seu caso com o Dr. Thiago G. Guimarães, neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Atendimento presencial em São Paulo ou por telemedicina.
📍 Consultório: R. Cristiano Viana, 328 - Conj. 201, Pinheiros, São Paulo/SP