Epilepsia: como é feito o diagnóstico e quando o tratamento é indicado
Epilepsia é uma doença do cérebro caracterizada por tendência a crises epilépticas recorrentes. O diagnóstico depende principalmente da história da crise, com apoio do EEG, da ressonância magnética e da avaliação clínica individual.
Publicado em 13 de maio de 2026
Entenda o que é epilepsia, como diferenciar crise epiléptica de outros eventos, quais exames ajudam no diagnóstico e quando o tratamento costuma ser indicado.

Dr. Thiago G. Guimarães
CRM-SP 178.347 | RQE 83752
Neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Corpo clínico do Hospital Sírio-Libanês e Hospital Albert Einstein.

Resposta curta
Epilepsia é uma doença do cérebro em que existe uma tendência a crises epilépticas recorrentes. Uma crise epiléptica acontece quando grupos de neurônios disparam de forma anormal, excessiva ou muito sincronizada.
Mas há um ponto essencial: nem toda convulsão é epilepsia. E nem todo episódio de perda de consciência, tremor, olhar parado ou confusão mental é uma crise epiléptica.
O diagnóstico começa pela história do episódio: o que a pessoa sentiu, como começou, quanto tempo durou, como foi a recuperação e o que as testemunhas viram. O eletroencefalograma, chamado EEG, e a ressonância magnética ajudam muito, mas não substituem a avaliação clínica.
Na prática, o objetivo é responder quatro perguntas: foi mesmo uma crise epiléptica? Qual foi o tipo de crise? Existe uma causa identificável? O risco de acontecer de novo justifica tratamento?
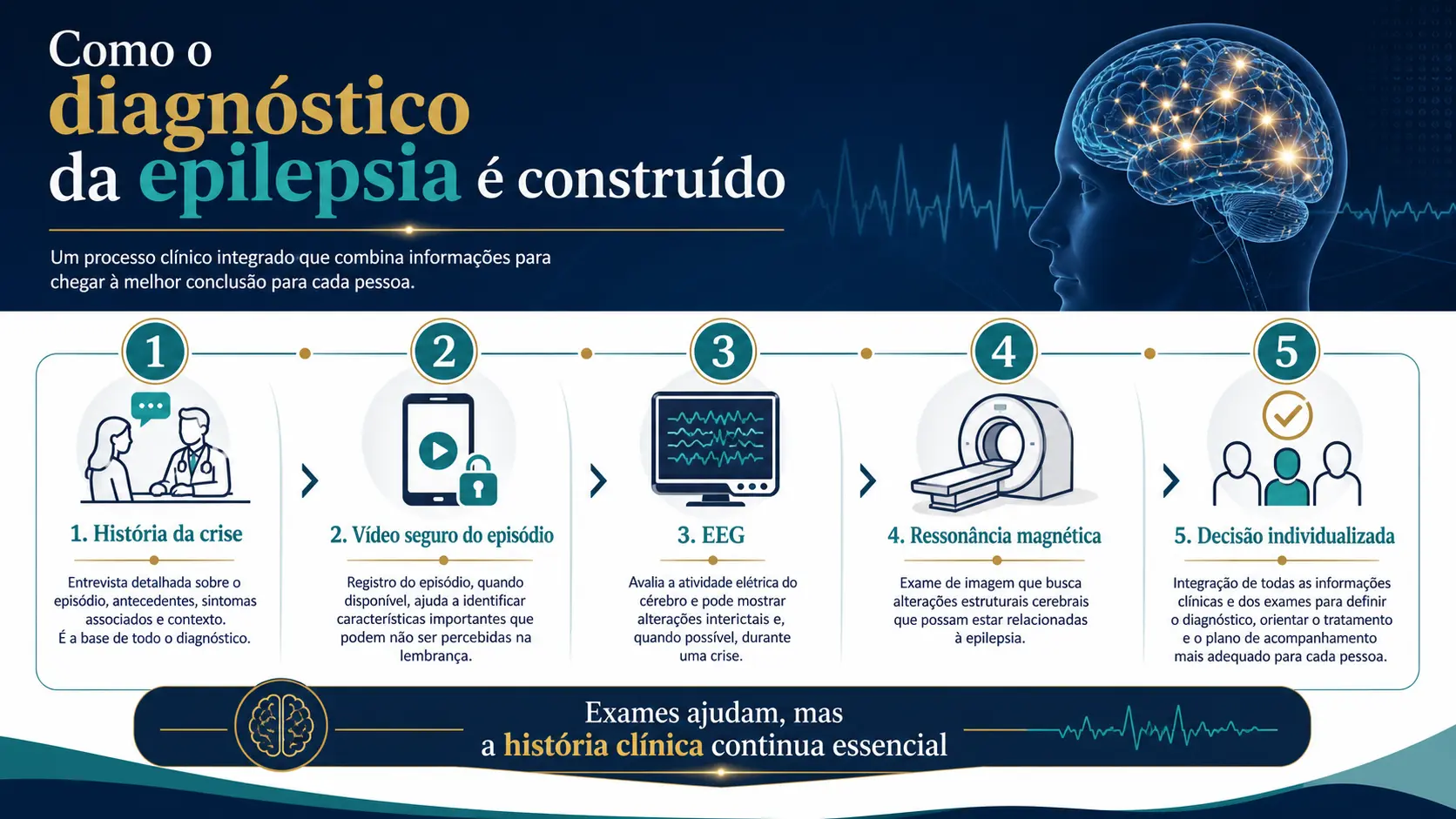
Em 30 segundos
Epilepsia não é uma doença única. É um grupo de condições que têm em comum a predisposição do cérebro a gerar crises.
Algumas epilepsias aparecem na infância e podem melhorar com o tempo. Outras começam na vida adulta e exigem investigação cuidadosa, principalmente para procurar lesões estruturais, cicatrizes, tumores, AVCs antigos, inflamações ou outras causas.
O EEG pode mostrar descargas epileptiformes, que são sinais elétricos compatíveis com epilepsia. Mas um EEG normal não exclui epilepsia. Da mesma forma, um EEG alterado não confirma o diagnóstico sozinho.
A ressonância magnética é importante em muitos casos, principalmente nas epilepsias focais, quando as crises começam em uma região específica do cérebro.
O tratamento com fármacos anticrises deve ser individualizado. A escolha depende do tipo de crise, da idade, de outras doenças, de interações medicamentosas, de gravidez ou possibilidade de gravidez, e do perfil de efeitos colaterais.
O que importa de verdade
Mensagem 1
- Em 1 frase: o diagnóstico de epilepsia começa pela descrição detalhada da crise.
- Por que isso importa: em muitos casos, a história é a peça mais importante para diferenciar epilepsia de desmaio, crise de pânico, distúrbio do sono ou crise funcional.
- A nuance: exames ajudam, mas podem confundir se forem interpretados fora do contexto.
Mensagem 2
- Em 1 frase: EEG normal não descarta epilepsia.
- Por que isso importa: muitas pessoas saem do exame achando que “não têm nada”, quando a avaliação ainda precisa continuar.
- A nuance: o EEG é uma fotografia de um momento. A atividade epileptiforme pode não aparecer naquele registro.
Mensagem 3
- Em 1 frase: quando duas medicações bem escolhidas falham, é hora de reavaliar a estratégia.
- Por que isso importa: epilepsia farmacorresistente pode ter alternativas como cirurgia, dieta cetogênica ou neuromodulação em casos selecionados.
- A nuance: isso não significa que todos serão candidatos a cirurgia, mas significa que o caso merece avaliação especializada.
Para quem este texto é útil?
Este texto é útil para:
- pessoas que tiveram uma primeira crise;
- familiares que presenciaram uma convulsão;
- pacientes com diagnóstico recente de epilepsia;
- pessoas com EEG alterado e dúvidas sobre o significado;
- pacientes com crises apesar de medicamentos;
- cuidadores de crianças, adultos ou idosos com suspeita de epilepsia.
Ele também ajuda quem recebeu termos como “crise focal”, “crise generalizada”, “atividade epileptiforme”, “epilepsia refratária” ou “fármaco anticrise” e quer entender o que isso significa em linguagem simples.
O que é isso, em linguagem simples?
Uma crise epiléptica é uma alteração temporária da atividade elétrica do cérebro.
Imagine o cérebro como uma rede de comunicação. Em uma crise, parte dessa rede dispara sinais fora do padrão. Dependendo da região envolvida, a pessoa pode ter sintomas muito diferentes.
Pode haver:
- movimentos involuntários;
- perda de consciência;
- olhar parado;
- confusão;
- sensação estranha no estômago;
- medo súbito sem motivo claro;
- formigamentos;
- movimentos automáticos com a boca ou as mãos;
- queda;
- contrações no corpo;
- alteração da fala;
- sensação de déjà-vu;
- percepção alterada do ambiente.
Por isso, epilepsia não é sinônimo apenas de “convulsão com o corpo todo tremendo”.
Como isso aparece no dia a dia?
A epilepsia pode aparecer de formas muito diferentes.
Uma crise focal, que começa em uma região específica do cérebro, pode causar sintomas sutis. A pessoa pode ficar parada, mastigar sem perceber, mexer nas mãos, não responder por alguns segundos ou relatar uma sensação estranha antes do episódio.
Uma crise generalizada envolve redes dos dois hemisférios desde o início. Pode causar perda súbita de consciência, rigidez, abalos dos braços e pernas, mordedura de língua, queda e sonolência depois.
Também existem crises de ausência, mais comuns em algumas epilepsias da infância e adolescência. Nelas, a criança ou jovem parece “desligar” por poucos segundos, muitas vezes várias vezes ao dia.
Em idosos, uma crise pode parecer apenas confusão súbita, alteração de comportamento ou queda inexplicada. Por isso, o contexto é fundamental.
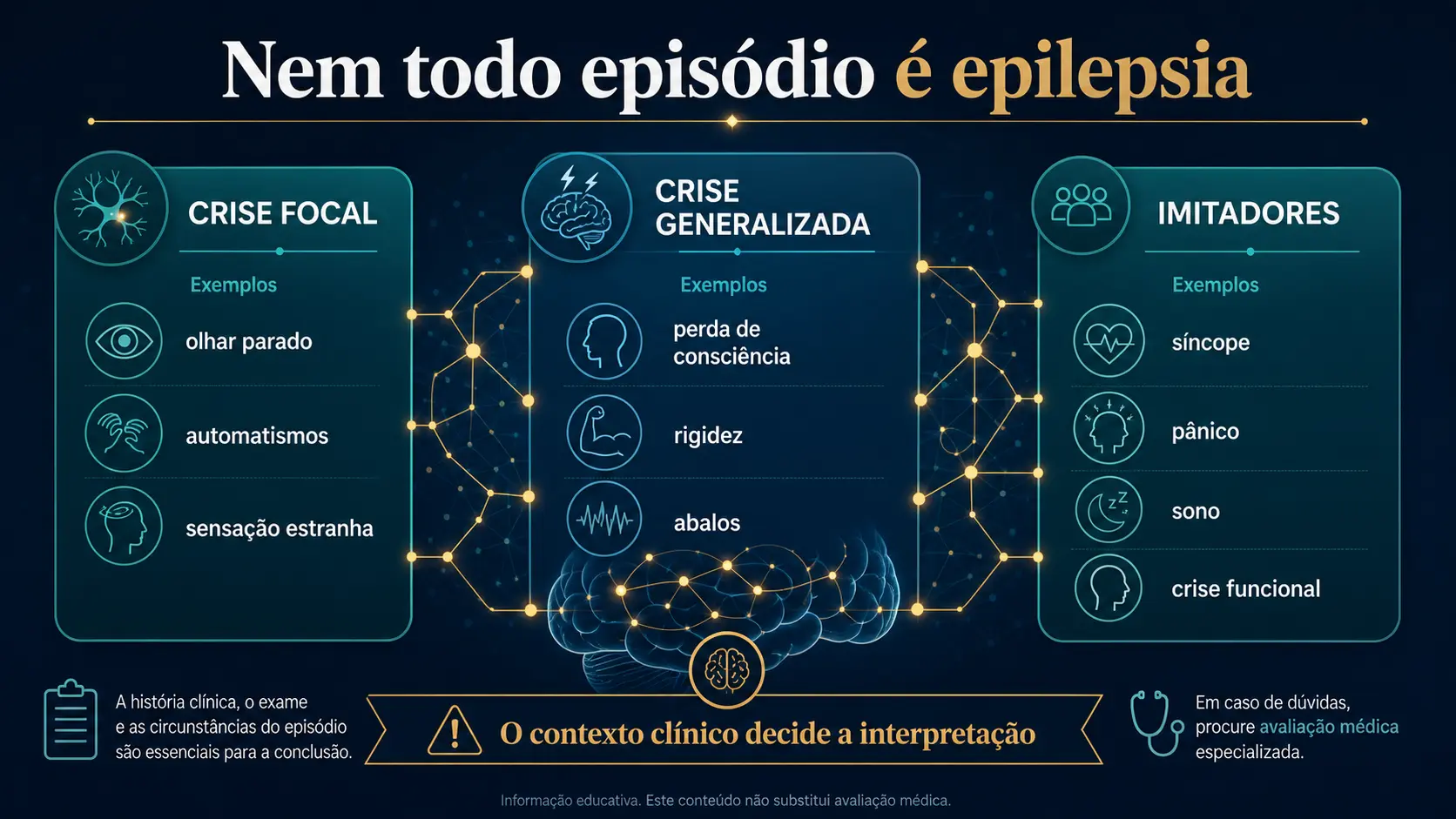
Como o estudo foi feito?
A fonte principal deste artigo é o Manual para o Diagnóstico e Tratamento das Epilepsias da Liga Brasileira de Epilepsia, publicado em 2021.
Trata-se de um manual educacional e clínico, com capítulos sobre:
- conceitos e classificação das crises epilépticas;
- investigação inicial;
- epilepsias da infância;
- epilepsias focais;
- epilepsias generalizadas;
- epilepsia em situações especiais;
- tratamento farmacológico;
- tratamento não farmacológico;
- cirurgia;
- neuromodulação;
- risco de morte súbita em epilepsia.
O manual reforça que o primeiro passo é a semiologia da crise, ou seja, a descrição detalhada do que acontece durante o episódio. Também destaca o papel do EEG e da ressonância magnética, sempre interpretados dentro do quadro clínico.
O que o estudo encontrou?
O manual destaca alguns pontos práticos importantes.
Primeiro: a investigação precisa ser individualizada. A idade, o tipo de crise, a presença de alteração neurológica, o desenvolvimento, os antecedentes e o contexto do episódio mudam o raciocínio.
Segundo: EEG ajuda, mas não decide tudo sozinho. Um EEG com atividade epileptiforme pode apoiar o diagnóstico, mas não basta sem uma história compatível. E um EEG normal não afasta epilepsia.
Terceiro: a ressonância magnética é recomendada para muitos pacientes com epilepsia, especialmente quando há suspeita de epilepsia focal, exame neurológico alterado, início após os 40 anos, crise associada a déficit neurológico, cefaleia persistente, febre, alteração cognitiva ou trauma recente.
Quarto: uma parcela importante dos pacientes fica livre de crises após um ou dois esquemas de fármacos anticrises. Quando isso não acontece, o caso deve ser reavaliado, pois pode se tratar de epilepsia farmacorresistente.
Quinto: o tratamento não é igual para todo mundo. A escolha do medicamento depende do tipo de crise, da síndrome epiléptica, das comorbidades e da disponibilidade das medicações.
O que isso muda na prática?
Muda principalmente a forma de pensar.
Em vez de perguntar apenas “foi convulsão?”, a avaliação correta pergunta:
- O episódio foi uma crise epiléptica ou outro evento?
- Se foi crise epiléptica, foi focal, generalizada ou de início desconhecido?
- Existe uma síndrome epiléptica reconhecível?
- Há uma causa estrutural, genética, metabólica, infecciosa, imune ou desconhecida?
- Qual é o risco de novas crises?
- O tratamento deve começar agora?
- O caso pode ser acompanhado com remédio ou precisa de investigação em centro especializado?
Essa sequência evita dois erros comuns: tratar como epilepsia algo que não é epilepsia, ou deixar de tratar uma epilepsia real porque o exame veio normal.
Um teste rápido para organizar a consulta
Antes da consulta, tente responder:
- A crise começou de repente ou foi progressiva?
- A pessoa percebeu algo antes?
- Houve perda de consciência?
- Os olhos ficaram abertos ou fechados?
- Houve rigidez ou abalos?
- Foi um lado do corpo ou o corpo todo?
- Durou segundos, minutos ou mais?
- Houve confusão depois?
- Houve mordida de língua, perda de urina ou queda?
- Havia febre, privação de sono, álcool, droga, novo remédio ou infecção?
- Alguém filmou o episódio?
- Já aconteceu antes?
Se houver vídeo, leve ao neurologista. Um vídeo seguro pode valer mais do que muitas descrições vagas.
O que vale perguntar ao médico?
Você pode perguntar:
- Pela descrição, esse evento parece crise epiléptica?
- O tipo de crise parece focal ou generalizado?
- O EEG ajuda no meu caso?
- Um EEG normal mudaria a conduta?
- Preciso fazer ressonância magnética com protocolo para epilepsia?
- Existe alguma causa provável?
- Qual é o risco de nova crise?
- Preciso começar medicamento agora?
- Quais efeitos colaterais devo observar?
- Este medicamento interfere com anticoncepcional, gravidez, sono, humor ou outros remédios?
- O que fazer se acontecer outra crise?
- Quando procurar emergência?
- Em que situação o caso deve ser encaminhado para avaliação especializada?

FAQ
Medo
Toda convulsão é epilepsia?
Não. Uma convulsão pode acontecer por causas agudas, como febre, alteração de sódio ou glicose, intoxicação, abstinência, infecção, trauma ou AVC. Epilepsia significa uma tendência do cérebro a ter crises recorrentes não provocadas ou reflexas.
Epilepsia é sempre grave?
Nem sempre. Algumas epilepsias são bem controladas e permitem vida ativa. Outras são mais complexas, especialmente quando há lesão cerebral, atraso do desenvolvimento, múltiplos tipos de crise ou crises apesar de medicamentos.
Uma crise pode matar?
A maioria das crises termina espontaneamente. Mas crises prolongadas, crises repetidas, acidentes durante a crise e situações como estado de mal epiléptico exigem urgência. Pessoas com epilepsia também devem conversar com o médico sobre risco de SUDEP, que é morte súbita inesperada em epilepsia.
Dia a dia
O que devo fazer se alguém tiver uma crise convulsiva?
Proteja a pessoa de quedas e objetos duros, coloque-a de lado quando possível, marque o tempo e não coloque nada na boca. Procure emergência se durar mais de 5 minutos, se repetir, se houver trauma, gravidez, dificuldade para respirar ou se for a primeira crise.
Filmar a crise ajuda?
Sim. Se for seguro, o vídeo pode ajudar muito. Não atrapalhe o cuidado para filmar. A prioridade é proteger a pessoa.
Posso dirigir com epilepsia?
Depende do controle das crises, da legislação local e da orientação médica. Essa decisão deve ser discutida com o neurologista.
Tratamento
Quem teve uma primeira crise precisa tomar remédio?
Nem sempre. A decisão depende do risco de nova crise. Esse risco pode ser maior quando há lesão cerebral, EEG com atividade epileptiforme, alteração importante na ressonância, crise durante o sono ou histórico neurológico relevante.
O remédio para epilepsia é para sempre?
Depende. Algumas pessoas usam por período limitado. Outras precisam por muitos anos. A retirada nunca deve ser feita sem orientação médica, porque pode provocar recorrência de crises.
O que é epilepsia farmacorresistente?
É quando a pessoa não fica livre de crises após duas tentativas adequadas de medicamentos anticrises bem escolhidos, usados corretamente e tolerados. Nessa situação, é importante reavaliar diagnóstico, exames e alternativas.
Futuro
Epilepsia pode desaparecer?
Algumas epilepsias da infância podem entrar em remissão. Em adultos, algumas pessoas ficam muitos anos sem crises. O termo “epilepsia resolvida” pode ser usado em situações específicas, mas “cura” nem sempre é a melhor palavra.
Epilepsia afeta memória e comportamento?
Pode afetar, dependendo da causa, da frequência das crises, dos medicamentos, do sono, do humor e da região cerebral envolvida. Ansiedade, depressão e dificuldades cognitivas também podem coexistir e merecem cuidado.
Ação
Quando devo procurar um especialista em epilepsia?
Procure avaliação especializada se as crises continuam apesar de dois tratamentos adequados, se há dúvida diagnóstica, se a ressonância mostra lesão, se há múltiplos tipos de crise, regressão cognitiva, crises prolongadas ou suspeita de epilepsia complexa.
Checklist de agência
Sinais de alerta
Procure atendimento urgente se houver:
- crise com duração maior que 5 minutos;
- crises repetidas sem recuperação completa;
- primeira crise da vida;
- crise durante gravidez;
- dificuldade para respirar;
- trauma importante;
- febre com rigidez de nuca;
- fraqueza persistente em um lado do corpo;
- confusão prolongada;
- crise dentro da água.
Perguntas para levar à consulta
- Qual é o tipo provável de crise?
- O diagnóstico de epilepsia está confirmado ou ainda é suspeita?
- O EEG precisa ser repetido, prolongado ou feito com sono?
- A ressonância deve ter protocolo específico para epilepsia?
- Qual é o plano se houver nova crise?
- Existe medicação de resgate indicada?
- Quais atividades precisam de restrição temporária?
- Quando considerar centro especializado?
Hábitos que podem ajudar
Alguns cuidados reduzem risco de crise em pessoas suscetíveis:
- dormir bem;
- evitar privação de sono;
- não interromper medicação;
- evitar excesso de álcool;
- tratar febre e infecções conforme orientação;
- manter rotina;
- avisar o médico sobre novos remédios;
- usar lembretes para não esquecer doses.
O que não fazer sozinho
Não faça por conta própria:
- iniciar medicação anticrise;
- parar remédio subitamente;
- aumentar dose sem orientação;
- dirigir sem liberação médica;
- ignorar crise prolongada;
- atribuir todos os episódios à ansiedade sem investigação;
- interpretar EEG isoladamente.
O que este estudo/guia NÃO prova
Este guia não prova que todo episódio de desmaio, tremor ou confusão seja epilepsia.
Ele não substitui avaliação individual com neurologista.
Ele não define um único tratamento ideal para todos os pacientes.
Ele não garante que um EEG normal exclua epilepsia.
Ele não permite escolher ou suspender medicamento sem análise do tipo de crise, causa provável, exames, idade, comorbidades e riscos individuais.
Bloco de segurança
⚕️ IMPORTANTE
• Este conteúdo resume um estudo científico e não substitui consulta médica.
• Se você tem sintomas ou dúvidas, converse com um profissional de saúde.
• Não interrompa ou inicie medicamentos por conta própria.
• Cada pessoa é única — o que vale para o grupo do estudo pode não valer para você.
Referência ABNT
LIGA BRASILEIRA DE EPILEPSIA. Manual para o Diagnóstico e Tratamento das Epilepsias. Rio de Janeiro: Thieme Revinter Publicações Ltda., 2021. ISBN 978-65-5572-098-3. DOI: NR.
Assinatura
✍️ Dr. Thiago G. Guimarães
CRM-SP 178.347
Neurologista — Distúrbios do Movimento e Neurogenética
Hospital das Clínicas da FMUSP
📍 Consultório em Pinheiros, São Paulo/SP
🌐 Site: drthiagoguimaraesneuro.com
🎬 YouTube: @DrThiagoGGuimaraes
📸 Instagram: @dr.thiagogguimaraes.neuro
Este conteúdo tem finalidade educativa e não substitui a consulta médica.
Artigos Relacionados
Selecionamos outros conteúdos sobre o mesmo tema para aprofundar a leitura de forma prática e organizada.
Primeira Convulsão e Risco de Câncer: O Que Um Grande Estudo Revelou
Um estudo com quase 50 mil adultos revelou que quem tem uma primeira convulsão tem risco elevado de câncer no primeiro ano. Entenda o que isso significa na prática.

Dor de cabeça de um lado com olho lacrimejando: pode ser cefaleia trigêmino-autonômica?
Entenda as cefaleias trigêmino-autonômicas: cefaleia em salvas, hemicrania paroxística, hemicrania contínua, SUNCT e SUNA. Saiba como diferenciar os padrões e quando procurar avaliação.

Dengue pode afetar o sistema nervoso? O que um grande estudo mostrou
Um grande estudo populacional publicado no JAMA Neurology avaliou se a dengue aumenta o risco de eventos neurológicos como perda de memória, tremor, tontura, fadiga e distúrbios do movimento.

Enxaqueca na gravidez: o que pode, o que evitar e por que o cuidado precisa ser individualizado
Entenda o que um estudo mostrou sobre o tratamento da enxaqueca na gravidez, quais opções costumam ser mais discutidas e por que a decisão deve ser individualizada.
Agende sua Consulta
Discuta seu caso com o Dr. Thiago G. Guimarães, neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Atendimento presencial em São Paulo ou por telemedicina.
📍 Consultório: R. Cristiano Viana, 328 - Conj. 201, Pinheiros, São Paulo/SP