Paquimeningite por IgG4: o que este estudo mostra sobre sintomas, exames e chance de recaída
Publicado em 2 de abril de 2026
Uma revisão sistemática com 208 pacientes ajuda a entender como a paquimeningite relacionada à IgG4 costuma começar, quais exames podem falhar e por que recaídas são relativamente frequentes.

Dr. Thiago G. Guimarães
CRM-SP 178.347 | RQE 83752
Neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Corpo clínico do Hospital Sírio-Libanês e Hospital Albert Einstein.
Paquimeningite por IgG4: o que este estudo realmente mostra sobre sintomas, exames e recaída?
Se você já se perguntou se uma dor de cabeça persistente, acompanhada de visão dupla, perda visual ou dormência no rosto, pode esconder uma inflamação rara das meninges, este estudo ajuda a organizar o cenário. A revisão reuniu 208 pacientes com paquimeningite relacionada à IgG4 e mostrou um padrão importante: os sintomas mais comuns foram dor de cabeça e disfunção de nervos cranianos, especialmente sintomas neuro-oftalmológicos, como visão dupla e perda visual. Também ficou claro que o diagnóstico nem sempre é simples, porque quase metade dos pacientes não tinha manifestação sistêmica evidente e uma parte relevante tinha IgG4 sérica normal.
Na prática, isso significa o seguinte: essa doença existe, pode ser tratável, mas costuma exigir investigação cuidadosa. A mortalidade foi baixa, abaixo de 1%, porém a recuperação completa ocorreu em apenas cerca de um terço dos casos, e recaídas apareceram em 40% dos pacientes durante o seguimento relatado. Em outras palavras, não é uma condição para ser ignorada, mas também não é correto imaginar que todo caso evolui mal. O quadro é mais nuançado.
Resumo em 30 segundos
A paquimeningite por IgG4 é uma inflamação da dura-máter, a camada mais externa que envolve o cérebro e a medula. Nesta revisão, ela apareceu principalmente como dor de cabeça subaguda e comprometimento de nervos cranianos. A ressonância frequentemente mostrou acometimento de base do crânio, sobretudo seio cavernoso e fossa média. O problema é que exames de sangue e líquor podem ajudar, mas não fecham o diagnóstico sozinhos. O tratamento costuma envolver corticoide e, em parte dos casos, imunossupressores. Mesmo assim, recaídas são relativamente frequentes.
Mensagens principais em 3 níveis
1) O sinal de alerta mais típico foi dor de cabeça com alteração de nervos cranianos
- Nível 1: Dor de cabeça e disfunção de nervos cranianos foram as apresentações neurológicas mais comuns.
- Nível 2: Entre essas alterações, perda visual, visão dupla e estrabismo foram particularmente frequentes.
- Nível 3: Também houve convulsões, déficits focais e, raramente, declínio cognitivo, mostrando que a doença pode ir além de um quadro apenas “ocular”.
2) O diagnóstico pode escapar se alguém confiar demais em um único exame
- Nível 1: Nem todos os pacientes tinham IgG4 sérica elevada.
- Nível 2: O líquor também foi inespecífico em boa parte dos casos, embora pleocitose e proteína elevada aparecessem com frequência moderada.
- Nível 3: A biópsia ajudou bastante, mas os achados clássicos de fibrose estoriforme e flebite obliterante foram menos comuns do que se espera em outras formas de doença por IgG4.
3) O tratamento existe, mas a história nem sempre termina rápido
- Nível 1: Corticoides foram o tratamento mais usado.
- Nível 2: A mortalidade foi muito baixa.
- Nível 3: Apesar disso, apenas cerca de um terço teve recuperação completa e 40% apresentaram recaída.
O que é esse problema, afinal?
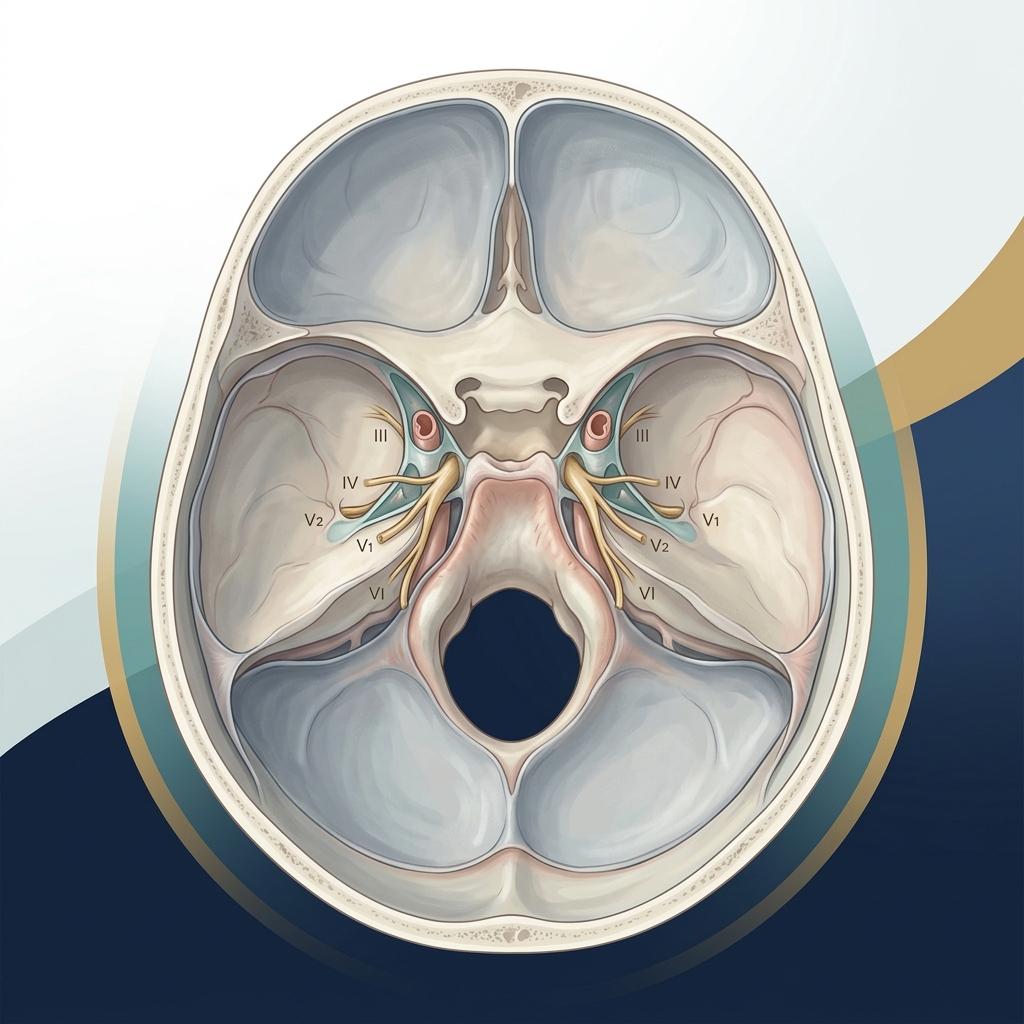
“Paquimeningite” significa inflamação e espessamento da dura-máter, que é a camada mais externa das meninges. Quando essa inflamação faz parte da doença relacionada à IgG4, o organismo produz um tipo de resposta inflamatória e fibrosante que pode atingir diferentes órgãos. No sistema nervoso, isso pode comprimir ou irritar estruturas vizinhas, como nervos cranianos, seio cavernoso, órbita ou outras regiões da base do crânio. O próprio artigo destaca que a doença por IgG4 já é reconhecida como condição fibroinflamatória multissistêmica e que a paquimeningite hipertrófica é uma apresentação neurológica clássica dentro desse espectro.
Uma forma simples de imaginar isso é pensar na dura-máter como uma “película protetora” ao redor do cérebro. Quando ela inflama e engrossa, pode começar a ocupar espaço e afetar nervos e tecidos próximos.
Como o estudo foi feito?
Os autores fizeram uma revisão sistemática seguindo o PRISMA e buscaram artigos em PubMed/MEDLINE, Embase e Scopus até 30 de maio de 2023. Eles incluíram relatos e séries de casos que preenchiam critérios diagnósticos contemporâneos para doença relacionada à IgG4 e exigiram evidência de espessamento e realce da dura na ressonância. No final, a revisão reuniu 148 artigos com dados de 208 pacientes.
Isso é importante porque estamos falando de uma doença rara. Em doenças raras, muitas vezes o melhor retrato disponível vem de casos publicados, não de grandes ensaios clínicos.
O que o estudo encontrou?
Quais sintomas apareceram mais?
Os sintomas mais frequentes foram:
- dor de cabeça: 95 de 200 pacientes, cerca de 48%
- disfunção de nervos cranianos: 108 de 200, cerca de 54%
- perda visual: 50 de 200, cerca de 25%
- visão dupla/estrabismo: 41 de 200, cerca de 20%
- déficit focal motor ou sensitivo: 53 de 200, cerca de 27%
- convulsões: 21 de 200, cerca de 11%
O tempo mediano entre início dos sintomas e procura por atendimento foi de 6 meses, o que reforça que muitas vezes o quadro é subagudo e não necessariamente explosivo desde o primeiro dia.
Havia doença em outros órgãos?
Sim, mas não em todos. Envolvimento sistêmico apareceu em 91 pacientes, cerca de 49%. Isso quer dizer que quase metade tinha manifestação fora do sistema nervoso, mas a outra metade não. Os locais sistêmicos mais comuns foram espaços nasais/paranasais, pulmão e linfonodos.
Esse ponto importa muito na prática: ausência de acometimento em outros órgãos não exclui o diagnóstico.
O que a ressonância costuma mostrar?
A imagem mostrou preferência por regiões da base do crânio, principalmente seio cavernoso e fossa média. Entre 153 pacientes com descrição anatômica detalhada, 84% tinham acometimento de base do crânio, 65% tinham acometimento de convexidades cerebrais e 66% tinham envolvimento multifocal.
Na tabela do artigo, o seio cavernoso apareceu em 24% dos casos descritos anatomicamente, e outras áreas como ápice orbitário, clivo e fossa infratemporal também surgiram com frequência relevante.
Além disso, a figura de ressonância na página 5 mostra bem como a doença pode aparecer em diferentes pontos: assoalho da fossa anterior, fossa média, ápice orbitário, clivo, convexidade frontoparietal, foice do cérebro e tentório. Isso ajuda a entender por que os sintomas podem variar bastante de uma pessoa para outra.
O sangue e o líquor ajudam?
Ajudam, mas estão longe de resolver tudo.
No líquor:
- pleocitose ocorreu em 43 de 82 pacientes, cerca de 52%
- proteína elevada em 41 de 71, cerca de 58%
No sangue:
- IgG4 sérica estava acima de 135 mg/dL em 97 de 147 pacientes, cerca de 65%
Isso significa que cerca de 35 em cada 100 pacientes avaliados não tinham IgG4 sérica elevada, então um exame normal não afasta sozinho a possibilidade da doença. O próprio artigo reforça que a sensibilidade dos níveis séricos parece limitada nesse contexto.
E a biópsia?
A biópsia foi um ponto central. Em 169 pacientes havia achados patológicos compatíveis; 81% dessas biópsias eram meníngeas. O infiltrado linfoplasmocitário e a relação IgG4/IgG acima do limiar esperado apareceram em quase todas as amostras descritas, mas fibrose estoriforme esteve presente em apenas 28% e flebite obliterante em 16%.
Traduzindo: a biópsia pode confirmar bastante coisa, mas a “assinatura clássica” nem sempre vem completa.
Teste rápido: quando esse diagnóstico costuma entrar na conversa?
Este estudo sugere que médicos costumam pensar em paquimeningite por IgG4 quando existe uma combinação como esta:
- dor de cabeça subaguda que não se explica facilmente por causas comuns
- alteração de nervos cranianos, como visão dupla, queda visual, dormência facial ou oftalmoplegia dolorosa
- ressonância mostrando espessamento e realce da dura, especialmente na base do crânio
- investigação de outras causas ainda inconclusiva
- eventualmente, biópsia ou pistas sistêmicas compatíveis com doença relacionada à IgG4
O que isso significa na prática para você?
1) Nem toda dor de cabeça com alteração visual é “apenas enxaqueca” Este estudo não diz que esses sintomas costumam significar essa doença rara. O que ele mostra é que, quando a doença existe, esse conjunto de sinais aparece com frequência.
2) Um exame normal não necessariamente encerra a investigação IgG4 sérica normal não excluiu o diagnóstico em parte relevante dos casos.
3) A ressonância costuma ter papel central O primeiro passo prático diante de cefaleia subaguda com disfunção de nervos cranianos costuma ser neuroimagem, e o artigo enfatiza isso.
4) O prognóstico não é desesperador, mas exige seguimento A mortalidade foi baixa, porém recaídas não foram raras. Isso geralmente significa acompanhamento ao longo do tempo, não apenas tratar uma vez e esquecer o problema.
O que perguntar ao médico?
- Minha ressonância mostra espessamento da dura-máter?
- Há sinais de acometimento de base do crânio, seio cavernoso, órbita ou clivo?
- Outras causas de paquimeningite, como infecções, neoplasias, sarcoidose ou vasculite associada a ANCA, já foram investigadas? O artigo destaca essas possibilidades no diagnóstico diferencial.
- Meu caso precisa de punção lombar?
- Existe algum órgão fora do sistema nervoso que também deva ser investigado?
- Biópsia é necessária neste caso?
- Se o tratamento funcionar, qual será o plano para monitorar recaída?
FAQ
Medo
1) Isso é câncer? Não necessariamente. O estudo fala de uma doença inflamatória e fibrosante relacionada à IgG4, não de um câncer. Mas a investigação costuma precisar excluir causas infecciosas e neoplásicas.
2) Se eu tive dor de cabeça e visão dupla, eu posso ter isso? Pode, mas esse conjunto de sintomas tem muitas causas possíveis. O estudo mostra que esses sintomas são comuns entre os casos confirmados, não que sejam específicos da doença.
3) Essa doença costuma matar? A mortalidade relatada foi baixa, abaixo de 1%. Isso é tranquilizador, mas não significa que a doença seja leve em todos os casos. Recaídas e recuperação incompleta podem acontecer.
Dia a dia
4) Os sintomas aparecem de repente? Nem sempre. O padrão típico foi subagudo, com mediana de 6 meses até a apresentação ao serviço de saúde.
5) Sempre existe doença em outros órgãos? Não. Cerca de metade dos pacientes tinha acometimento sistêmico. A outra metade não.
Tratamento
6) O corticoide costuma ser usado? Sim. Foi o tratamento mais prescrito, usado em 85% dos casos com informação terapêutica disponível.
7) Existe chance de precisar de outros remédios além do corticoide? Sim. O estudo descreve uso de rituximabe e outros imunossupressores como azatioprina, metotrexato e micofenolato.
Futuro
8) A doença pode voltar? Pode. Houve recorrência em 60 de 151 pacientes com dados de evolução, cerca de 40%.
9) A pessoa costuma ficar totalmente bem? Nem sempre. O artigo informa recuperação clínica completa em cerca de 37% e recuperação radiológica completa em 31% dos casos avaliados.
Ação
10) Um exame de IgG4 normal descarta essa doença? Não. Cerca de 35% dos pacientes avaliados para esse exame não tinham IgG4 sérica elevada.
11) O líquor sempre vem alterado? Não. Pleocitose e proteína elevada apareceram em frequência moderada, não universal.
12) Biópsia sempre mostra o padrão clássico completo? Não. Alguns achados muito típicos, como fibrose estoriforme e flebite obliterante, foram relativamente incomuns nas meninges.
✅ Checklist de agência
Sinais de alerta
- dor de cabeça persistente ou progressiva
- visão dupla
- perda visual
- dormência no rosto
- alteração de audição, vertigem, dificuldade para movimentar os olhos
- fraqueza, alteração sensitiva ou convulsões
Perguntas para levar à consulta
- minha ressonância sugere paquimeningite?
- quais diagnósticos diferenciais ainda precisam ser excluídos?
- existe indicação de punção lombar?
- faz sentido pesquisar doença relacionada à IgG4 fora do sistema nervoso?
- biópsia é necessária?
- como será o seguimento para detectar recaída?
O que não fazer sozinho
- não iniciar ou suspender corticoide por conta própria
- não concluir que IgG4 sérica normal descarta a doença
- não ignorar sintomas visuais ou cranianos persistentes
Quando buscar ajuda urgente
- piora visual aguda
- fraqueza súbita
- convulsão
- rebaixamento do nível de consciência
- dor de cabeça muito intensa com piora progressiva
🚫 O que este estudo NÃO prova
- Não prova que toda paquimeningite seja causada por IgG4. O próprio diagnóstico exige excluir outras causas, como infecções, neoplasias, neurossarcoidose e vasculites associadas a ANCA.
- Não prova qual é o melhor tratamento para todos os pacientes. A revisão reuniu principalmente casos publicados, não um ensaio clínico comparativo robusto.
- Não garante que rituximabe seja superior em qualquer situação individual. A associação com menor doença refratária veio de comparação observacional, sujeita a viés de seleção.
- Não permite estimar com precisão absoluta a taxa real de recaída em longo prazo, porque o seguimento mediano foi de 9 meses e isso provavelmente subestima recaídas tardias.
⚕️ IMPORTANTE
- Este conteúdo resume um estudo científico e não substitui consulta médica.
- Se você tem sintomas ou dúvidas, converse com um profissional de saúde.
- Não interrompa ou inicie medicamentos por conta própria.
- Cada pessoa é única — o que vale para o grupo do estudo pode não valer para você.
Referência científica: TERRIM, Sara et al. Clinical presentation, investigation findings, and outcomes of IgG4-related pachymeningitis: a systematic review. JAMA Neurology, 2024. DOI: 10.1001/jamaneurol.2024.3947.
✍️ Dr. Thiago G. Guimarães CRM-SP 178.347 Neurologista — Distúrbios do Movimento e Neurogenética Hospital das Clínicas da FMUSP
📍 Consultório: Rua Cristiano Viana, 328 – Conj. 201 – Pinheiros, São Paulo/SP 🌐 Site: drthiagoguimaraesneuro.com 🎬 YouTube: @DrThiagoGGuimaraes 📸 Instagram: @dr.thiagogguimaraes.neuro
Este conteúdo tem finalidade educativa e não substitui a consulta médica.
Artigos Relacionados
Selecionamos outros conteúdos sobre o mesmo tema para aprofundar a leitura de forma prática e organizada.

Encefalite: quando uma inflamação no cérebro vira emergência
Entenda o que é encefalite, quais sintomas exigem atenção, como diferenciar causas infecciosas e autoimunes, quais exames ajudam no diagnóstico e por que o tratamento precoce pode mudar o prognóstico.

Transtorno Neurológico Funcional: quando o cérebro funciona em modo desregulado
Entenda o que é transtorno neurológico funcional, por que os sintomas são reais, como o diagnóstico é feito e quais tratamentos podem ajudar.

Vitamina B12 e cérebro: quando a deficiência pode causar sintomas neurológicos
Entenda como a deficiência de vitamina B12 pode afetar memória, equilíbrio, nervos, humor e desenvolvimento infantil, e por que sintomas neurológicos podem aparecer mesmo sem anemia.

Dengue pode afetar o sistema nervoso? O que um grande estudo mostrou
Um grande estudo populacional publicado no JAMA Neurology avaliou se a dengue aumenta o risco de eventos neurológicos como perda de memória, tremor, tontura, fadiga e distúrbios do movimento.
Agende sua Consulta
Discuta seu caso com o Dr. Thiago G. Guimarães, neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Atendimento presencial em São Paulo ou por telemedicina.
📍 Consultório: R. Cristiano Viana, 328 - Conj. 201, Pinheiros, São Paulo/SP