Exercício na doença de Parkinson: qual é o melhor e por que ele deve fazer parte do tratamento?
Publicado em 24 de abril de 2026
Exercício físico é uma das intervenções mais importantes na doença de Parkinson. Entenda o que a ciência mostra sobre caminhada, bicicleta, dança, treino de equilíbrio, musculação e exercícios aeróbicos.


Dr. Thiago G. Guimarães
CRM-SP 178.347 | RQE 83752
Neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Corpo clínico do Hospital Sírio-Libanês e Hospital Albert Einstein.
Exercício na doença de Parkinson: qual é o melhor e por que ele deve fazer parte do tratamento?

Resposta curta
Exercício físico deve fazer parte do tratamento da doença de Parkinson. Ele não substitui remédios, cirurgia, fisioterapia ou acompanhamento médico, mas ajuda movimento, equilíbrio, condicionamento, autonomia e qualidade de vida.
A mensagem mais importante dos três artigos é simples: para muitas pessoas com Parkinson, fazer exercício regularmente importa mais do que encontrar um único “exercício perfeito”.
O exercício aeróbico, como caminhada rápida, bicicleta ergométrica ou esteira, aparece com destaque porque pode melhorar sintomas motores e condicionamento. Um artigo de 2020 propõe uma “dose” prática: 3 vezes por semana, 30 a 40 minutos de exercício principal, em intensidade moderada a alta, quando isso for seguro para a pessoa.
Em outras palavras: exercício não é “extra”. É uma parte ativa do cuidado.
Em 30 segundos
A doença de Parkinson afeta movimento, equilíbrio, rigidez, lentidão, postura, marcha e também sintomas não motores, como sono, humor, fadiga e cognição. Os medicamentos são importantes, mas não resolvem tudo.
Os três artigos analisados convergem em uma ideia: exercício é tratamento complementar essencial na doença de Parkinson.
A revisão Cochrane de 2023 analisou 156 estudos randomizados, com 7.939 participantes, e encontrou benefícios de vários tipos de exercício para sintomas motores e qualidade de vida.
A revisão de 2020 enfatizou o exercício aeróbico em intensidade moderada a alta, com uma sugestão de frequência, duração e intensidade.
A revisão de 2024 propôs uma mudança de mentalidade: exercício deve ser pensado como “medicina” na doença de Parkinson, com prescrição individualizada e início precoce, junto ao tratamento convencional.

O que importa de verdade
- Em 1 frase
Fazer exercício regularmente ajuda muitas pessoas com Parkinson a se movimentarem melhor.
Por que isso importa: movimento melhor pode significar mais independência, menos medo de cair e mais confiança no dia a dia.
A nuance: o benefício depende de regularidade, segurança, supervisão quando necessária e adaptação ao estágio da doença.
- Em 1 frase
Não existe um único exercício “campeão” para todos.
Por que isso importa: a melhor escolha costuma ser aquela que a pessoa consegue fazer com constância, prazer e segurança.
A nuance: sintomas específicos podem exigir exercícios específicos, como treino de marcha para congelamento, equilíbrio para quedas ou fortalecimento para fraqueza.
- Em 1 frase
Exercício pode ter efeitos no cérebro, mas ainda não está provado que ele muda a progressão da doença em todos os pacientes.
Por que isso importa: é uma área promissora, mas ainda não deve ser vendida como cura ou proteção garantida.
A nuance: os dados sobre “modificar a doença” são encorajadores, mas ainda dependem de estudos maiores e mais longos.
Para quem este texto é útil?
Este texto é útil para pessoas com diagnóstico de doença de Parkinson, familiares, cuidadores, pacientes recém-diagnosticados e pessoas que já fazem fisioterapia e querem entender o papel do exercício contínuo.
Ele não serve para montar uma prescrição individual. A escolha do treino precisa considerar idade, fase da doença, risco de queda, pressão baixa, problemas cardíacos, dor, fadiga, freezing, medicamentos e objetivos pessoais.
O que é exercício, em linguagem simples?
Atividade física é qualquer movimento do corpo que gasta energia: caminhar em casa, arrumar a cama, subir escada, cuidar do jardim.
Exercício é mais específico: é uma atividade planejada, repetida e feita com objetivo, como melhorar força, equilíbrio, fôlego, flexibilidade ou marcha.
Essa diferença importa. Para Parkinson, “se mexer mais” ajuda, mas muitas vezes não basta. O cérebro e o corpo costumam responder melhor quando há um programa estruturado, com progressão e metas.
Pense no exercício como um remédio comportamental: não basta “tomar uma vez”. Precisa de dose, frequência e continuidade.
Como isso aparece no dia a dia?
Na prática, o exercício pode ajudar em situações como levantar da cadeira com mais segurança, caminhar com passos mais firmes, reduzir a sensação de corpo “travado”, melhorar condicionamento, treinar equilíbrio, reduzir medo de cair, manter participação social e melhorar disposição.
Mas existe uma armadilha comum: esperar motivação para começar. Em Parkinson, apatia, fadiga, depressão, rigidez e medo de queda podem reduzir a iniciativa. Por isso, a rotina precisa ser simples, possível e acompanhada quando necessário.
Como os estudos foram feitos?
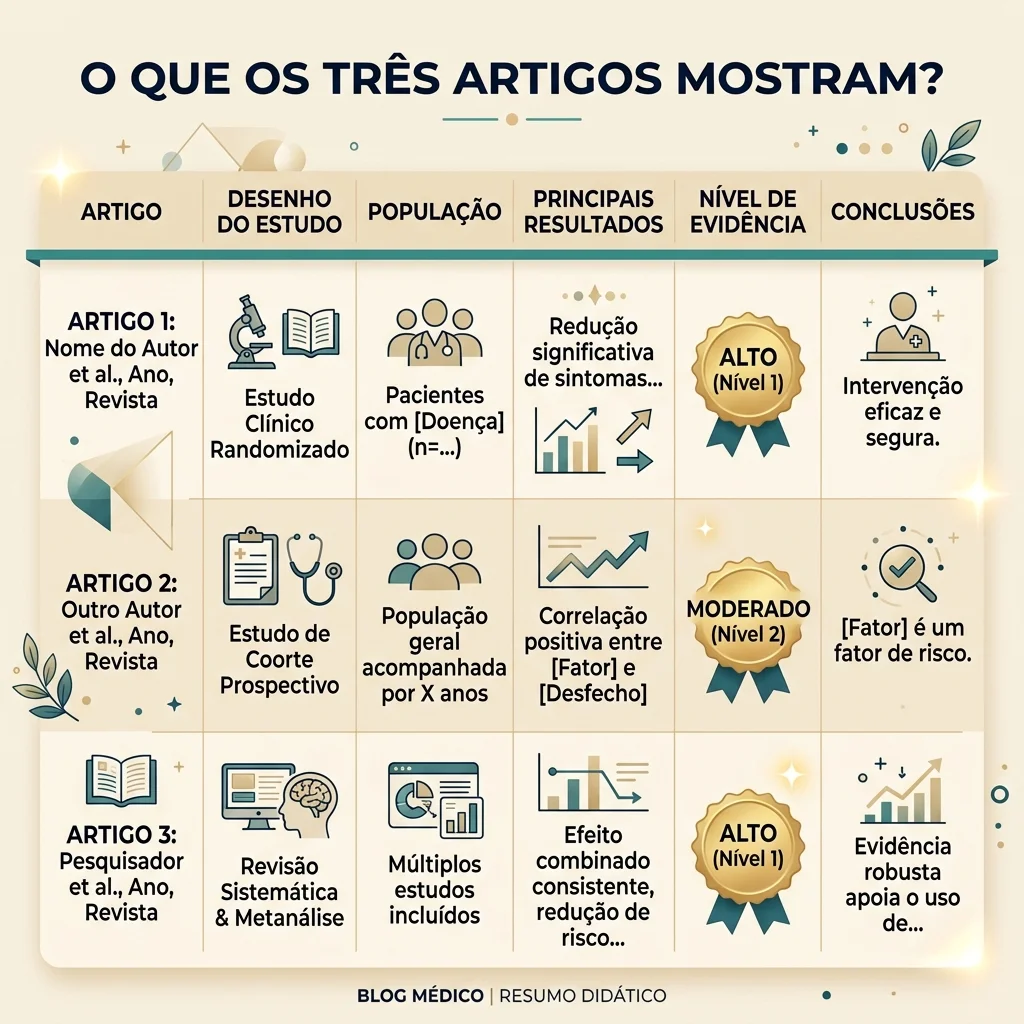
Os três artigos têm papéis diferentes.
A revisão Cochrane de 2023 foi a mais robusta para comparar tipos de exercício. Ela incluiu 156 ensaios clínicos randomizados, que são estudos em que participantes são colocados em grupos por sorteio para comparar intervenções. A análise incluiu 7.939 pessoas com Parkinson, principalmente com doença leve a moderada e sem grande comprometimento cognitivo.
O artigo de 2020 focou principalmente em exercício aeróbico, como caminhada, bicicleta ou esteira. Ele destacou que muitas recomendações sobre exercício são vagas e propôs uma dose mais concreta: 3 vezes por semana, 30 a 40 minutos de exercício principal, com intensidade guiada por frequência cardíaca ou percepção de esforço.
O artigo de 2024 revisou o conceito de “exercício como medicina” no Parkinson. Ele organizou a discussão em três níveis: prevenção primária, que é reduzir risco antes da doença; prevenção secundária, que é tentar modificar a evolução; e prevenção terciária, que é tratar sintomas e reduzir impacto funcional.
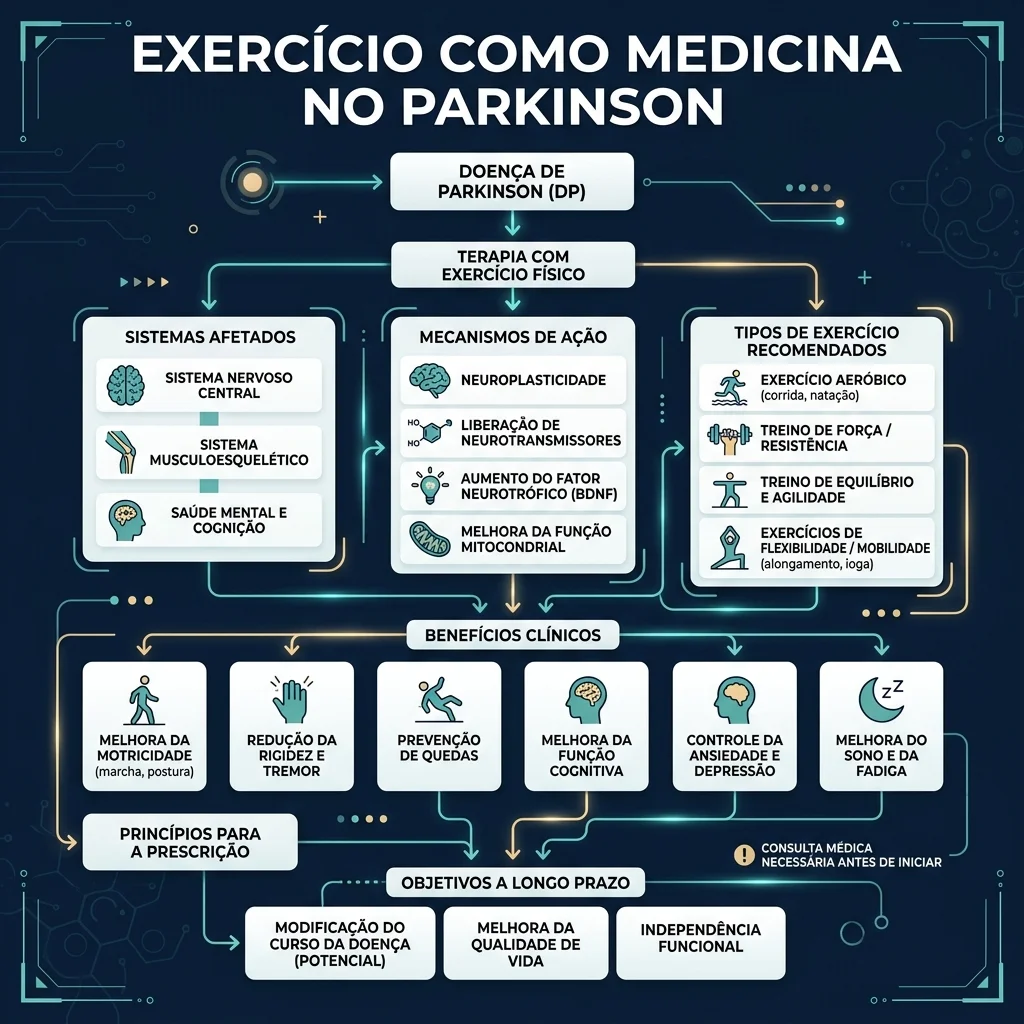
O que os estudos encontraram?
Exercício melhora sintomas motores?
Sim, vários tipos de exercício mostraram benefício em sintomas motores, que são sintomas ligados ao movimento, como lentidão, rigidez, tremor, marcha e equilíbrio.
Na revisão Cochrane, a dança teve evidência de benefício moderado para sinais motores com alta confiança. Exercícios na água, treino de marcha/equilíbrio/função e programas multidomínio, que combinam mais de um tipo de exercício, também sugeriram benefício moderado, mas com menor confiança. Treino aeróbico e práticas mente-corpo, como tai chi e yoga, sugeriram benefício menor.
Isso não quer dizer que todos devam dançar. Quer dizer que exercícios com movimento amplo, ritmo, equilíbrio, coordenação, repetição e desafio motor parecem fazer sentido para Parkinson.
Exercício melhora qualidade de vida?
Sim, mas a força da evidência varia conforme o tipo de exercício.
Na revisão Cochrane, exercício na água provavelmente teve grande efeito benéfico na qualidade de vida. Treino aeróbico pode ter efeito moderado. Treino de marcha/equilíbrio/função e programas combinados podem ter pequeno efeito benéfico. Para outros tipos, a evidência ainda foi incerta.
Qualidade de vida não é apenas “pontuação em escala”. Para o paciente, isso pode significar sair mais de casa, participar de atividades, dormir melhor, sentir mais controle e depender menos dos outros.
Exercício é seguro?
Em geral, os estudos sugerem que os programas foram relativamente seguros, mas os dados de segurança foram incompletos.
Na revisão Cochrane, 85 estudos trouxeram algum dado de segurança. Quarenta estudos não relataram eventos adversos, quatro não relataram eventos adversos graves, e 28 relataram eventos adversos. Os eventos mais frequentes foram quedas e dor.
Portanto, a conclusão prática é: exercício é importante, mas deve ser ajustado ao risco da pessoa.
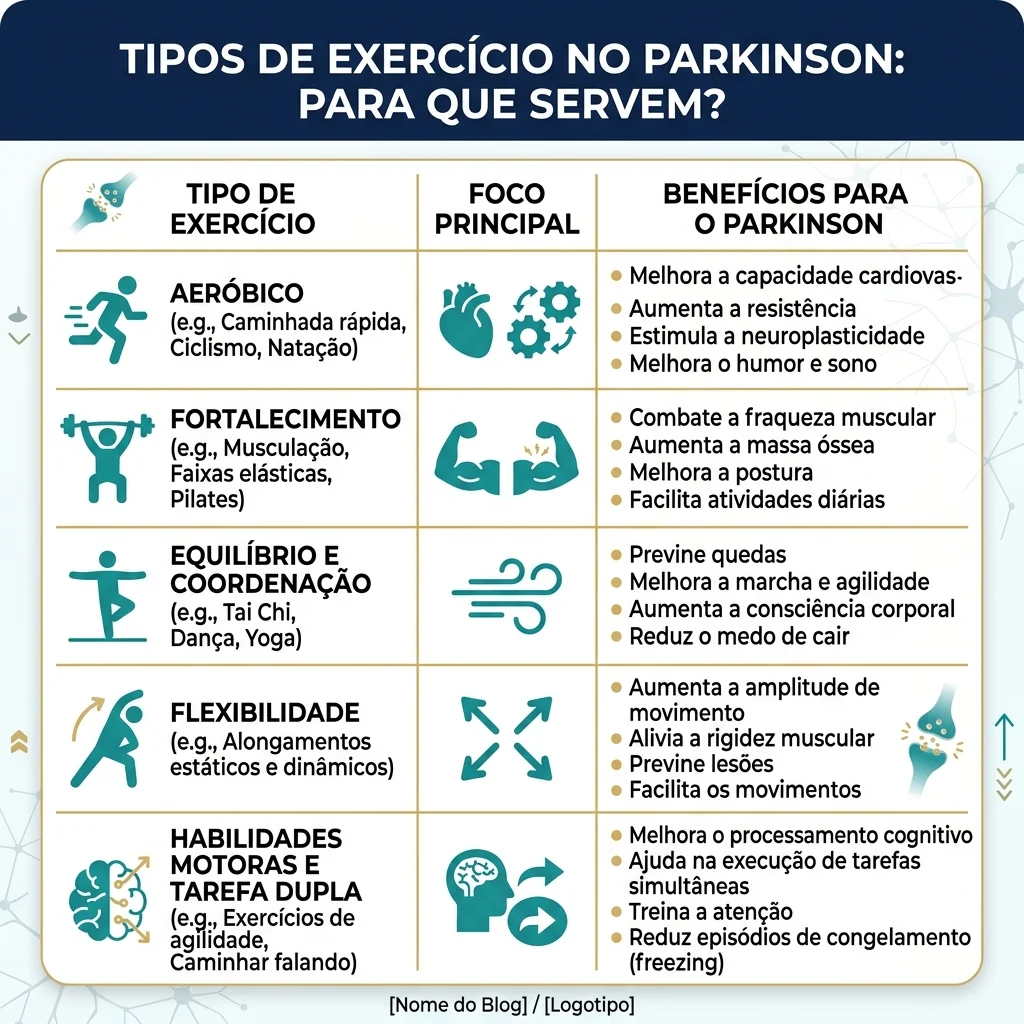
Qual tipo de exercício parece melhor?
A resposta mais honesta é: depende do objetivo.
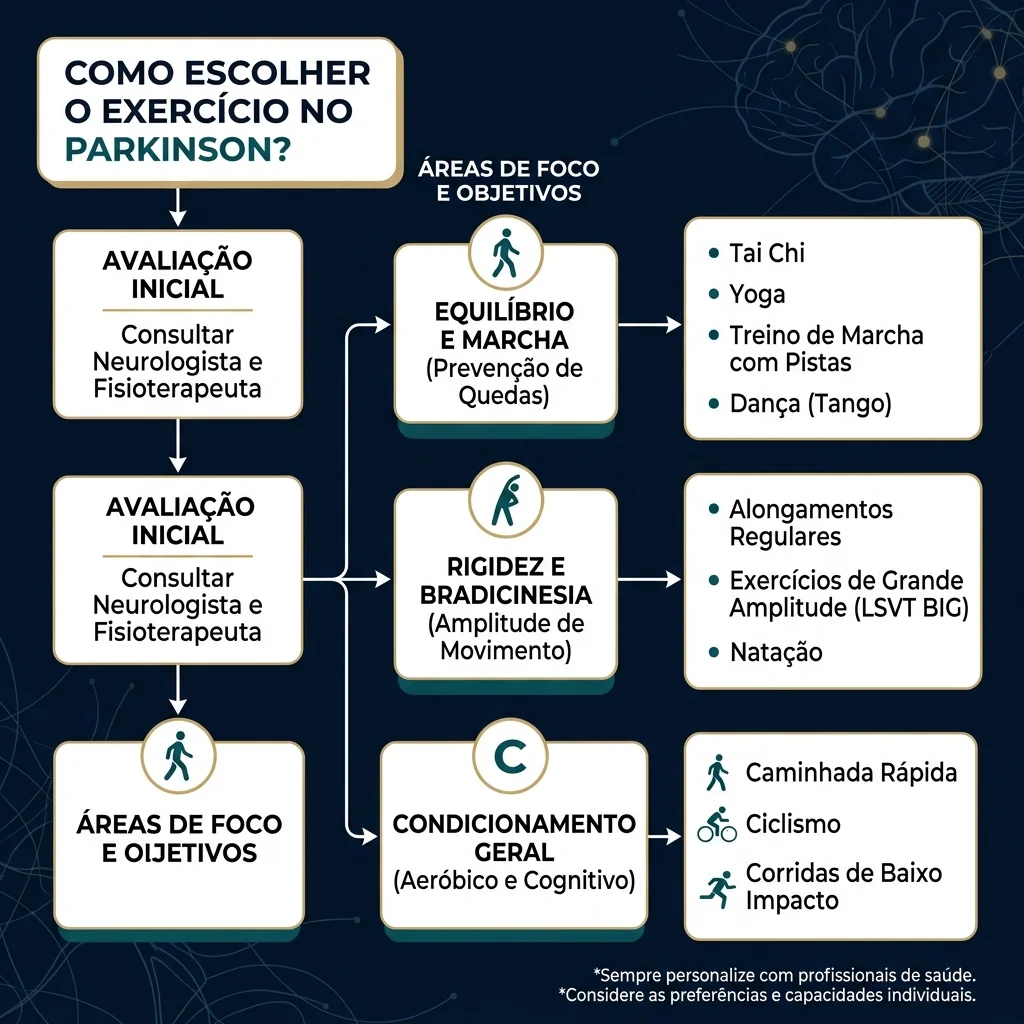
Objetivo principal Tipos que podem fazer sentido Observação prática Melhorar condicionamento Caminhada rápida, bicicleta ergométrica, esteira, elíptico Útil quando é possível atingir intensidade segura Melhorar equilíbrio Treino de equilíbrio, fisioterapia, tai chi, exercícios funcionais Importante se há quedas ou medo de cair Melhorar marcha Treino de marcha, pistas visuais ou sonoras, esteira, fisioterapia Pode ser útil em passos curtos ou freezing Melhorar força Musculação, resistência progressiva, sentar-levantar, exercícios com carga Deve ser adaptado a dor, postura e segurança Melhorar motivação e adesão Dança, boxe adaptado, grupo supervisionado, hidroterapia Prazer e vínculo social aumentam constância Reduzir impacto articular Exercício na água, bicicleta ergométrica Pode ajudar em dor, obesidade ou medo de queda
A melhor prescrição geralmente combina modalidades. Um programa realista pode incluir exercício aeróbico, fortalecimento, equilíbrio, alongamento e treino funcional.
A “dose” de exercício aeróbico proposta
O artigo de 2020 propõe uma orientação prática para exercício aeróbico em pessoas com Parkinson: 3 vezes por semana, 30 a 40 minutos de exercício principal, intensidade de 60% a 80% da reserva de frequência cardíaca ou 70% a 85% da frequência cardíaca máxima. Quando não se usa frequência cardíaca, a intensidade pode ser guiada por uma escala de esforço percebido de 14 a 17 em uma escala de 20 pontos.
Em linguagem simples: o exercício deve ser desafiador, mas seguro. Se a pessoa consegue conversar normalmente durante todo o treino, talvez esteja leve demais. Se fica tonta, com dor no peito, falta de ar desproporcional ou sensação de desmaio, está perigoso e deve parar.
Essa dose não vale automaticamente para todos. Pessoas com instabilidade, quedas, pressão baixa, doença cardíaca, dor, freezing ou Parkinson avançado podem precisar de supervisão e ajustes.

Teste rápido: minha rotina está no caminho certo?
Responda mentalmente:
Eu faço algum exercício planejado pelo menos 3 vezes por semana? Meu treino inclui algo para fôlego? Meu treino inclui algo para força? Meu treino inclui algo para equilíbrio? Tenho orientação sobre risco de queda? Sei o que fazer se tiver tontura, dor no peito ou queda? Consigo manter essa rotina por meses, não apenas por alguns dias?
Se várias respostas forem “não”, isso não é motivo para culpa. É um sinal de que a rotina pode ser reorganizada com ajuda profissional.
O que isso muda na prática?
Muda a conversa.
Em vez de perguntar apenas “qual remédio devo tomar?”, a pessoa com Parkinson também deveria perguntar: qual é meu plano de exercício?
O exercício precisa ser tratado como parte do cuidado, junto com medicamentos, sono, nutrição, prevenção de quedas, saúde mental, fisioterapia, fonoaudiologia quando necessário e acompanhamento neurológico.
A mensagem central não é “todo mundo precisa virar atleta”. É: o corpo com Parkinson precisa de treino regular, progressivo e seguro para preservar função pelo maior tempo possível.
O que vale perguntar ao médico?
Leve estas perguntas para a consulta:
Que tipo de exercício é mais importante no meu caso agora? Tenho risco de queda durante treino? Posso fazer bicicleta, caminhada rápida ou esteira? Preciso de fisioterapia neurológica antes de treinar sozinho? Tenho pressão baixa ao levantar? Meus remédios devem ser ajustados ao horário do exercício? Tenho freezing, que é quando os pés parecem “grudar” no chão? Musculação é segura para mim? Qual intensidade devo buscar? Como acompanhar progresso sem exagerar?
FAQ
Medo
Exercício cura Parkinson?
Não. Exercício não cura Parkinson. Ele pode melhorar sintomas, função, condicionamento e qualidade de vida, mas não substitui tratamento médico.
Exercício pode piorar Parkinson?
Em geral, não quando é bem indicado e seguro. Mas exercício mal adaptado pode aumentar risco de queda, dor, fadiga ou lesão.
Tenho medo de cair. Devo evitar exercício?
Não necessariamente. O medo de cair é justamente um motivo para avaliar equilíbrio e fazer treino supervisionado. Evitar todo movimento pode piorar fraqueza e insegurança.
Dia a dia
Caminhada conta como exercício?
Conta se for planejada, regular e feita com objetivo. Uma caminhada muito lenta e ocasional pode ser atividade física, mas talvez não alcance intensidade suficiente para melhorar condicionamento.
Dança ajuda mesmo?
Pode ajudar. Na revisão Cochrane, a dança teve benefício moderado para sinais motores, com alta confiança para esse desfecho. Ela combina ritmo, equilíbrio, coordenação, atenção e socialização.
Exercício na água é bom?
Pode ser muito útil para algumas pessoas. A revisão encontrou benefício provável em qualidade de vida com exercício na água, mas isso não significa que seja obrigatório para todos.
Tratamento
Exercício substitui fisioterapia?
Não necessariamente. A fisioterapia neurológica pode avaliar marcha, equilíbrio, freezing, postura e risco de queda. O exercício contínuo pode ser parte do plano, mas não substitui avaliação individual.
Musculação é permitida?
Muitas vezes sim, mas precisa ser adaptada. O treino de resistência pode ajudar força e função, mas deve respeitar postura, dor, equilíbrio e segurança.
Qual é melhor: caminhada ou bicicleta?
Depende. Caminhada treina marcha diretamente, mas pode ter maior risco de queda em algumas pessoas. Bicicleta ergométrica pode ser mais segura para quem tem instabilidade.
Futuro
Exercício retarda a progressão da doença?
Ainda não há prova definitiva para todos os pacientes. Há sinais promissores, especialmente com exercício aeróbico de intensidade moderada a alta, mas os estudos ainda precisam confirmar melhor esse efeito.
Devo começar cedo?
Sim, em geral faz sentido começar cedo, desde que com segurança. O artigo de 2024 defende que exercício seja prescrito como parte do tratamento desde fases iniciais, junto ao tratamento convencional.
Ação
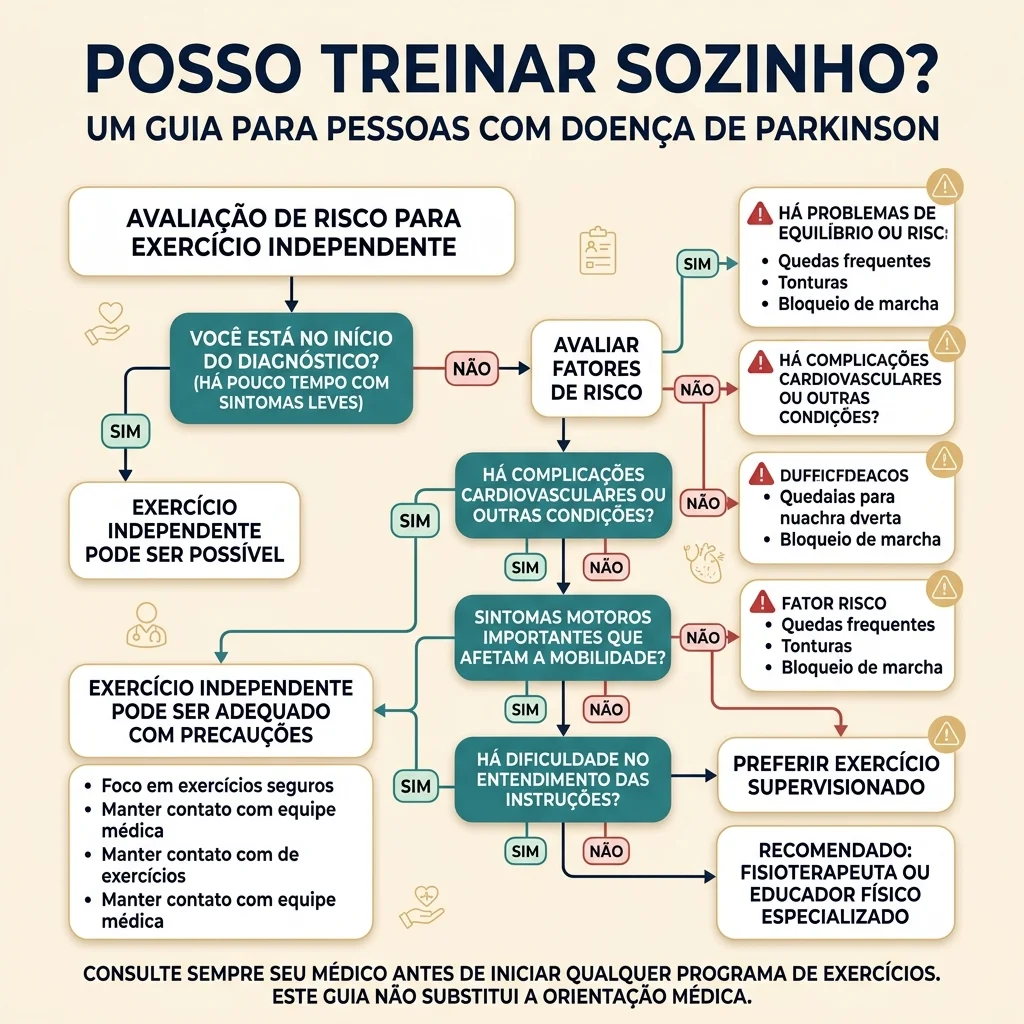
Por onde começar?
Comece por avaliação. O ideal é conversar com o neurologista e, quando possível, com fisioterapeuta ou profissional de exercício com experiência em Parkinson.
Checklist de agência
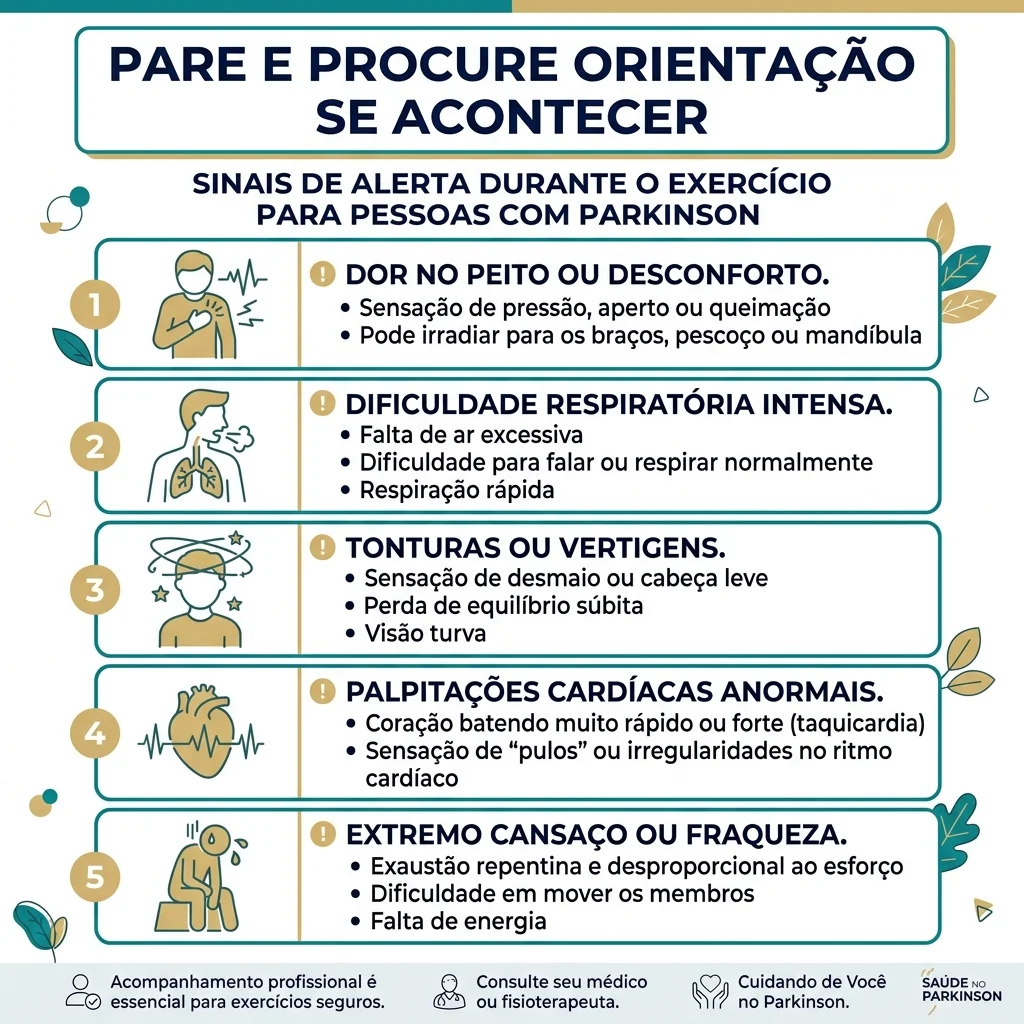
Sinais de alerta durante exercício
Procure orientação se houver queda, quase queda frequente, tontura importante, desmaio, dor no peito, falta de ar fora do esperado, palpitação intensa, piora neurológica súbita, confusão mental ou dor persistente após treino.
Perguntas para consulta
- Qual meu risco de queda?
- Tenho pressão baixa ao levantar?
- Posso treinar sozinho?
- Qual intensidade é segura?
- Que exercícios devo evitar?
- Como medir progresso?
- Em que horário do dia devo treinar?
- Preciso de fisioterapia, educador físico ou ambos?
Hábitos apoiados por evidência
- manter regularidade;
- combinar tipos de exercício;
- incluir treino de equilíbrio;
- incluir exercício aeróbico;
- incluir fortalecimento;
- escolher atividades sustentáveis;
- ajustar intensidade com segurança;
- evitar longos períodos sedentários.
O que não fazer sozinho
- iniciar treino intenso sem avaliação se houver doença cardíaca, quedas ou tontura;
- treinar em esteira sem segurança se houver freezing ou instabilidade;
- parar remédios porque começou exercício;
- copiar treino de outro paciente;
- transformar dor forte em “superação”.
Quando buscar ajuda urgente
Busque atendimento urgente em caso de dor no peito, desmaio, falta de ar importante, queda com trauma, fraqueza súbita de um lado do corpo, alteração súbita da fala ou confusão mental aguda.
O que este estudo/guia NÃO prova
Não prova que exercício cura Parkinson. Não prova que todos os tipos de exercício funcionam igual para todos os pacientes. Não prova que exercício substitui medicamentos, cirurgia ou acompanhamento neurológico. Não prova definitivamente que exercício interrompe a progressão da doença. Não representa perfeitamente pacientes com Parkinson avançado, demência, alto risco de queda ou múltiplas doenças, porque muitos estudos incluíram principalmente pessoas com doença leve a moderada.
Bloco de segurança
⚕️ IMPORTANTE • Este conteúdo resume estudos científicos e não substitui consulta médica. • Se você tem sintomas ou dúvidas, converse com um profissional de saúde. • Não interrompa ou inicie medicamentos por conta própria. • Cada pessoa é única — o que vale para o grupo dos estudos pode não valer para você.
Referência ABNT
ERNST, Moritz et al. Physical exercise for people with Parkinson’s disease: a systematic review and network meta-analysis. Cochrane Database of Systematic Reviews, n. 1, Art. No.: CD013856, 2023. DOI: 10.1002/14651858.CD013856.pub2.
ALBERTS, Jay L.; ROSENFELDT, Anson B. The Universal Prescription for Parkinson’s Disease: Exercise. Journal of Parkinson’s Disease, v. 10, p. S21-S27, 2020. DOI: 10.3233/JPD-202100.
LANGESKOV-CHRISTENSEN, Martin et al. Exercise as medicine in Parkinson’s disease. Journal of Neurology, Neurosurgery & Psychiatry, v. 95, p. 1077-1088, 2024. DOI: 10.1136/jnnp-2023-332974.
Assinatura
✍️ Dr. Thiago G. Guimarães CRM-SP 178.347 Neurologista — Distúrbios do Movimento e Neurogenética Hospital das Clínicas da FMUSP
📍 Consultório em Pinheiros, São Paulo/SP 🌐 Site: https://drthiagoguimaraesneuro.com/
🎬 YouTube: https://www.youtube.com/@DrThiagoGGuimaraes
📸 Instagram: https://www.instagram.com/dr.thiagogguimaraes.neuro/
Este conteúdo tem finalidade educativa e não substitui a consulta médica.
Artigos Relacionados
Selecionamos outros conteúdos sobre o mesmo tema para aprofundar a leitura de forma prática e organizada.

Álcool reduz o risco de doença de Parkinson? O que esta meta-análise de 2026 realmente mostra
Uma revisão sistemática com meta-análise de 2026 sugere associação entre consumo de álcool e menor risco observado de doença de Parkinson em algumas análises. Mas o resultado muda muito conforme o grupo de comparação e não prova que beber proteja o cérebro.

Ultrassom focalizado no Parkinson: o que já ajuda de verdade e o que ainda é promessa
Uma revisão recente mostra que o ultrassom focalizado já tem papel real no controle de alguns sintomas do Parkinson, sobretudo tremor, mas as aplicações para modificar a doença ainda são experimentais.
Prognóstico na doença de Parkinson: o que realmente pode prever uma evolução mais rápida?
Entenda o que hoje realmente ajuda a prever o prognóstico da doença de Parkinson, quais sinais sugerem evolução mais rápida e o que isso muda na vida real.

Ressonância com nigrossoma ajuda mesmo a diferenciar Parkinson de tremor essencial?
Um estudo de prática clínica avaliou se a ausência do nigrossoma-1 na ressonância ajuda a diferenciar Doença de Parkinson de tremor essencial. O resultado foi mais modesto do que muita gente imagina.
Agende sua Consulta
Discuta seu caso com o Dr. Thiago G. Guimarães, neurologista formado pela USP, especialista em Distúrbios do Movimento e Neurogenética. Atendimento presencial em São Paulo ou por telemedicina.
📍 Consultório: R. Cristiano Viana, 328 - Conj. 201, Pinheiros, São Paulo/SP